Научно-практический рецензируемый сетевой журнал «Вестник урологии» («Vestnik Urologii / Urology Herald») издаётся Ростовским государственным медицинским университетом. Первый выпуск опубликован 31 мая 2013 года.
Решением Высшей аттестационной комиссии при Министерстве науки и высшего образования Российской Федерации от 17.12.2019 года журнал включён в ПЕРЕЧЕНЬ рецензируемых научных изданий, в которых должны быть опубликованы основные научные результаты диссертаций на соискание учёной степени кандидата наук, на соискание учёной степени доктора наук. Научная специальность и соответствующая ей отрасль науки, по которой присуждаются ученые степени: 3.1.13 — Урология и андрология (медицинские науки)
22 ноября 2022 года журнал одобрен Консультативным советом по отбору контента Scopus (CSAB) для включения в международную базу данных SCOPUS.
Главный редактор: д-р. мед. наук, проф. Глухов Владимир Павлович (Ростов-на-Дону, Россия)
Первый заместитель главного редактора: д-р мед. наук, проф. Коган Михаил Иосифович (Ростов-на-Дону, Россия)
Заместитель главного редактора: канд. мед. наук Ильяш Анна Владимировна (Ростов-на-Дону, Россия)
Ответственный редактор: канд. мед. наук Исмаилов Руслан Самедович (Ростов-на-Дону, Россия)
Редакционная коллегия / редакционный совет: ведущие специалисты России, Европы, Азии и США
Тип рецензирования: двустороннее слепое (анонимное)
Научная тематика: общая урология, андрология, онкоурология, уроинфекциология, нейроурология, детская урология, женская урология, визуализация в урологии, эндоскопическая и лапароскопическая урология, реконструктивно-пластическая урология, трансплантология, анестезиология в урологии, урологическое образование, история урологии
Контент: оригинальные статьи, дискуссионные статьи, обзоры литературы, клинические наблюдения, лекции, история урологии, клинические рекомендации, новые медицинские технологии в урологии, отчёты о научно-образовательных мероприятиях
Читательская аудитория: урологи, андрологи, онкоурологи, детские урологи-андрологи, нефрологи, гинекологи, хирурги, трансплантологи, анестезиологи, врачи общей практики, научные сотрудники, специалисты фармакологических компаний
В своей работе редакция журнала «Вестник урологии» руководствуется правилами и рекомендациями:
- Комитета по этике научных публикаций (COPE)
- Всемирной ассоциации медицинских редакторов (WAME)
- Международного комитета редакторов медицинских журналов (ICMJE)
- Едиными стандартами представления результатов испытаний (CONSORT)
- Рекомендациями в отношении принципов, которые должны лежать в основе заявлений об издательской этике и недобросовестной издательской практике (PEMS)
Форма периодического распространения: сетевая
Тип доступа: открытый
Частота публикаций: ежеквартальная (4 выпуска в год); с 2024 года - 6 выпусков в год
Первый номер: 31 мая 2013
Языки: русский, английский
Территория распространения: Российская Федерация, зарубежные страны
Учредитель: федеральное государственное бюджетное образовательное учреждение высшего образования «Ростовский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Поддержка: выпуск журнала осуществляется при поддержке профессиональной некоммерческой организации "Ассоциация Урологов Дона"
Адрес редакции: 344022, Россия, г. Ростов-на-Дону, пер. Нахичеванский, 29
E-mail редакции: urovest@mail.ru
Телефон редакции: +7 (863) 201-44-48
Свидетельство о регистрации средства массовой информации: Эл № ФС77-53256 от 22 марта 2013 года выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор)
ISSN: 2308-6424
Текущий выпуск
ОРИГИНАЛЬНЫЕ СТАТЬИ
Введение. Наиболее популярной методикой операции при дистальной гипоспадии является Tubularised incised plate (TIP). Несмотря на относительную простоту исполнения и эффективность техники TIP, в ряде случаев возникают рубцовые изменения дистальной части уретры, меатостеноз и свищи уретры, что может быть связано с исходным малым размером головки полового члена и уретральной площадки. Для решения этой проблемы существует модификация Grafted-TIP с использованием графта, однако в литературе нет чётких показаний к использованию данной техники при первичной уретропластике у детей с дистальной гипоспадией.
Цель исследования. Оценка вариабельности анатомии уретромеатуса и его влияние на послеоперационный результат при лечении дистальной гипоспадии.
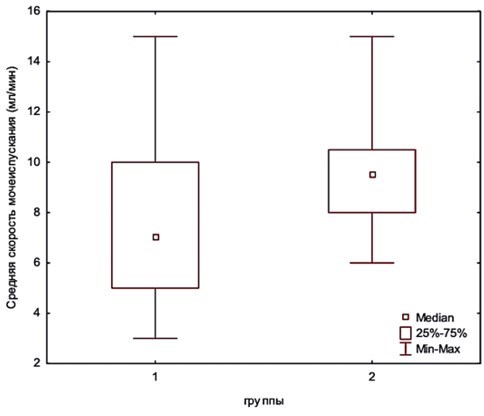
Материалы и методы. В период с 2021 по 2022 год первично оперированы 43 мальчика с дистальной гипоспадией в возрасте от 10 месяцев до 8 лет. Всем детям проводили операцию TIP. Интраоперационно измеряли анатомические размеры головки полового члена при помощи калиппера и линейки с последующим занесением в таблицу и дальнейшей статистической обработкой. Исходя из данных о нормальной анатомии у здоровых детей (вертикальный размер меатуса 5,4 ± 1,0 мм) были сформированы две группы, разделённые в зависимости от размера меатуса: в группе 1 дети с показателем < 5 мм, в группе 2 — с показателем ≥ 5 мм. Детей осматривали через 3 и 12 месяцев после операции. Обращали внимание на косметический результат, расположение и размер меатуса, параметры мочеиспускания.
Результаты. Средние значения ширины уретральной площадки у детей в группе 2 статистически достоверно выше, чем в группе 1 (8,5 ± 1,7 vs 5,6 ± 2,6 мм; р < 0,05). Средние значения скорости мочеиспускания у детей в группе 2 выше, чем в группе 1 (9,4 ± 2,1 vs 7,8 ± 3,3 мл/с). Послеоперационные осложнения преобладали в группе 1, но различия статистически не значимы: количество свищей в группах одинаково, однако в группе 2 не отмечены расхождения швов и рубцовые сужения. Анализ шкалы HOPE не выявил статистически значимых различий в группах (p > 0,05).
Заключение. Вертикальный размер меатуса 5 мм ибольше позволяет получить неомеатус, по размеру близкий к значениям у здоровых детей. Отмечено статистически значимое влияние на уродинамику, что выражается в большей средней скорости мочеиспускания. Анализ послеоперационных результатов в исследуемой когорте позволит продолжить исследование влияния анатомических особенностей полового члена при гипоспадии на результат хирургического лечения в перспективе.
Введение. Рак предстательной железы остаётся ведущим онкологическим заболеванием у мужчин, требующим точной диагностики. Современные методы, такие как мультипараметрическая МРТ (мпМРТ) со шкалой PI-RADS и таргетированная биопсия, позволяют повысить обнаружение клинически значимых опухолей, снизить ненужные вмешательства и минимизировать осложнения.
Цель исследования. Оценить эффективность трансректальной мпМРТ / УЗИ fusion биопсии предстательной железы для диагностики клинически значимого рака простаты.
Материалы и методы. Трансректальная мпМРТ / УЗИ fusion биопсия простаты выполнена 318 пациентам. Всем пациентам проводили предварительную мпМРТ с оценкой PI-RADS, определяли плотность ПСА, выполняли пальцевое ректальное исследование (ПРИ). Биопсию выполняли комбинированно: таргетная (под мпМРТ / УЗ-фьюжн навигацией) по выявленным очагам, а также систематическая. Оценивали частоту выявления рака простаты (в том числе клинически значимого, ISUP ≥ 2) и её связь с PI-RADS, плотностью ПСА, данными ПРИ; сравнивали результаты первичных и повторных биопсий. Анализировали профиль безопасности.
Результаты. Клинически значимый рак простаты (ISUP ≥ 2) выявлен у 40% пациентов; при первичной биопсии — у 43%, при повторной — у 35% (p > 0,05). Частота выявления зависела от категории PI-RADS: при PI-RADS 4 – 5 значимый рак обнаруживался значительно чаще, чем при PI-RADS 3. У пациентов с PI-RADS 3 плотность ПСА > 0,15 нг/мл/см³ ассоциирована с более высокой вероятностью выявления рака, тогда как низкая плотность ПСА соответствует низкому риску. Положительное ПРИ также коррелировало с наличием опухоли. Таргетная биопсия выявила большинство опухолей, однако в сочетании с систематической биопсией увеличилась общая выявляемость клинически значимого рака (дополнительно 10% случаев). Серьёзных осложнений (сепсис, выраженное кровотечение) не отмечено; незначительные побочные эффекты (кратковременная гематурия, лихорадка) имели место менее чем у 5% пациентов.
Заключение. Трансректальная мпМРТ / УЗИ fusion биопсия предстательной железы обладает высокой эффективностью в выявлении клинически значимого рака простаты. Полученные результаты подтверждают важность предварительного выполнения мпМРТ и комбинированного (таргетного и систематического) подхода к биопсии для оптимизации диагностики клинически значимого рака при минимальном риске осложнений.
Введение. Основная задача оперативного лечения стриктуры уретры — восстановление адекватного мочеиспускания. В связи с улучшением и стандартизацией хирургических техник можно ожидать высоких результатов в отношении мочеиспускания. Тем не менее пациенты, особенно среднего и молодого возрастов, могут быть заинтересованы в сохранении репродуктивной функции. В настоящее время в литературе практически нет данных о фертильности мужчин после уретропластики.
Цель исследования. Оценить характер и распространённость репродуктивных нарушений среди пациентов, перенёсших оперативное лечение стриктуры уретры.
Материалы и методы. В проспективное когортное сравнительное исследование включены 54 мужчины, из которых 30 составили группу пациентов со стриктурой передней уретры, подвергнутых уретропластике, а 24 пациентам было выполнено обрезание крайней плоти (группа сравнения). Кроме стандартного предоперационного обследования проводили спермиологический анализ эякулята, определение уровня гормонов крови (общий тестостерон, ЛГ, ФСГ), а также УЗИ органов мошонки, ТРУЗИ предстательной железы и семенных пузырьков. Исследования выполняли перед операцией, на 3-й, 6-й и 12-й месяцы после операции.
Результаты. При сравнении исходных данных групп статистически значимые различия обнаружены по показателям спермиологического анализа эякулята, данным УЗИ, но не в отношении гормонального профиля: уровней ФСГ, ЛГ и общего тестостерона. На 3-й месяц после уретропластики обнаружено увеличение частоты признаков воспаления добавочных половых желёз (с 40,0% до 63,3%), лейкоцитоспермии (с 20,0% до 46,7%), а также вискозипатии (с 33,3% до 53,3%). Кроме того, отмечено увеличение количества положительных результатов посева эякулята после операции в группе пациентов после реконструкции уретры (с 33,3% до 53,3%).
Заключение. К статистически значимым изменениям относились повышение частоты вискозипатии, лейкоцитоспермии и изменение pH эякулята. Кроме того, у пациентов после уретропластики установлено увеличение частоты воспаления добавочных половых желёз.
Введение. Стриктура уретры является распространённым урологическим заболеванием, которое значительно влияет на качество жизни пациентов. В течение длительного времени критерием успешного лечения стриктуры считалось восстановление естественного акта мочеиспускания. Однако до сих пор при выборе типа уретропластики не учитываются возможные послеоперационные нарушения в сексуальной сфере у мужчин, среди которых стоит отметить эякуляторную и эректильную дисфункции, искривление и укорочение полового члена, нарушение чувствительности в области наружных половых органов, а также нарушение кровенаполнения головки полового члена.
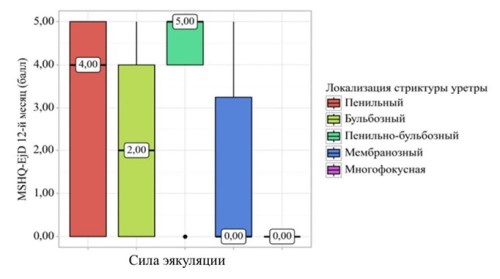
Цель исследования. Выявить факторы риска и оценить их степень влияния на эякуляторную функцию у пациентов, которым проведена пластика уретры.
Материалы и методы. В исследование включены 74 пациента со стриктурой уретры, которые были прооперированы с 2015 по 2024 год. Оценку влияния пластики уретры на параметры эякуляции проводили с использованием Анкеты мужского сексуального здоровья сокращённой формы / Male Sexual Health Questionnaire – Ejaculatory function domain Short Form (MSHQ-EjD SF). Данные анализировали на дооперационном этапе и на 12-м месяце после операции.
Результаты. На 12-м месяце наблюдения отмечено статистически значимое снижение достижения и силы эякуляции, объёма эякулята у пациентов 60 лет и старше. Отмечено статистически значимое снижение достижения и силы эякуляции, а также объёма эякулята в группе пациентов с наличием артериальной гипертензии, сахарного диабета, а также снижения силы и объёма эякулята у пациентов с ишемической болезнью сердца (ИБС). Отмечено статистически значимое достижение силы эякуляции, а также объёма эякулята в группе пациентов, перенёсших уретропластику без пересечения спонгиозного тела.
Заключение. После проведения пластики уретры возможно развитие de novo эякуляторной дисфункции. Прогностическими факторами являются возраст мужичины старше 60 лет, наличие артериальной гипертензии, сахарного диабета, ИБС, а также пересечение спонгиозного тела при проведении пластики уретры.
Введение. Одной из причин нарушения сперматогенеза с хорошо изученным механизмом повреждения тестикулярной ткани является варикоцеле. В борьбе с окислительным стрессом наиболее изучен L-карнитин, оптимизирующий метаболизм сперматозоидов, положительно влияющий на их созревание и подвижность. Тем не менее в доступной литературе имеются противоречивые данные по оценке влияния карнитинов на эякулят в реальной клинической практике.
Цель исследования. Изучить влияние L-карнитина на показатели спермограммы при варикоцеле в хроническом эксперименте.
Материалы и методы. В эксперименте задействованы 15 кроликов-самцов, рандомизированных в 3 группы: группа 1 — интактные животные (n = 5); группа 2 (группа контроля) — животные с моделью варикоцеле без лекарственного воздействия, вывод через месяц после формирования патологии (n = 5); группа 3 (основная группа) — животные с моделью варикоцеле и лекарственным воздействием в течение месяца с момента формирования патологии (n = 5). Варикоцеле создавали путём сужения просвета левой почечной вены на 1/2 – 2/3 исходного диаметра и дополнительно введения гонадотропина 300 ед/кг веса и 0,2 мл 1% раствора прогестерона в сутки в течение 10 суток, начиная за сутки до сужения почечной вены. В экспериментальных группах препарат вводили внутрижелудочно в дозе по L-карнитину 26,15 мг/сут с пересчётом на видовые особенности обмена веществ кролика. Семенную жидкость исследовали при помощи световой микроскопии с оценкой количества и качества сперматозоидов.
Результаты. Спустя 14 суток от создания модели у всех животных визуализировали семенные вены (до 1,8 мм, без различий между группами) и регистрировали рефлюкс. Средний диаметр семенных вен был равен 2,1 мм на 30-е сутки. Отмечено прогрессирующее уменьшение объёма левого семенника в течение 30 суток в среднем на 0,6 см3 (с 0,77 см3 до 0,71 см3) (p > 0,05 между всеми группами). В группе 1 исходные характеристики общих показателей спермограммы были достоверно выше, чем в группах 2 и 3 (p < 0,05 – 0,01). Общее количество сперматозоидов — 310,2 млн (группа 1), 199,3 млн (группа 2) и 247,6 млн (группа 3). Показатели спермограммы в группе 2 были значимо ниже, чем в группе 3 со следующим соотношением: общее количество сперматозоидов — 199,3 / 247,6 млн (живые формы — 68,3 / 80,6%, PR + NP — 61,5 / 73,4%, PR — 48,7 / 65,4%, скорость сперматозоидов — 4 / 8 мк/с) (p < 0,01).
Заключение. В эксперименте на модели варикоцеле при сохраняющемся действии альтерирующего фактора применение антиоксидантного комплекса на основе L-карнитина улучшает качественные и количественные параметры эякулята.
Введение. Мочекаменная болезнь (МКБ) представляет собой значительную урологическую проблему, затрагивающую 10 – 15% населения и характеризующуюся высокой частотой рецидивов — 30 – 50%. Трансуретральная нефролитотрипсия (ТНЛ) является одним из современных подходов к лечению камней размером до 2 см. Внедрение аспирационных мочеточниковых кожухов обеспечивает вакуумную аспирацию, что позволяет эффективно удалять мелкие фрагменты конкрементов и улучшать результаты лечения, снижая как время операции, так и риск инфекционных осложнений.
Цель исследования. Провести анализ клинической эффективности и безопасности использования аспирационных кожухов в процессе ТНЛ по сравнению со стандартными кожухами.
Материалы и методы. Проведено проспективное рандомизированное исследование с включением 32 пациентов с нефролитиазом, случайным образом распределённых на две группы по 16 пациентов. В группе 1 выполняли ТНЛ с использованием аспирационного кожуха 12 / 14Fr (ClearPetra), в группе 2 — ТНЛ с использованием мочеточникового кожуха Navigator HD 12 / 14 Fr (Boston Scientific). Были собраны и проанализированы демографические данные пациентов, характеристики конкрементов, интра- ипослеоперационные результаты.
Результаты. В группе 1 время оперативного вмешательства и литотрипсии было короче. SFR составил 93,75% в группе 1 и 81,25% — в группе 2. Увеличение лейкоцитов и СРБ менее значительно в группе 1 (9 ± 1,306 и 5,5 ± 1,074 соответственно) в сравнении с группой 2 — (10,350 ± 2,263 и 7,9 ± 2,058). Время пребывания в стационаре также было короче в группе 1 (2,0 ± 0,5 дня) по сравнению с группой 2 (4,0 ± 0,602 дня).
Заключение. Применение аспирационного мочеточникового кожуха при ТНЛ является безопасным и эффективным методом лечения конкрементов почек размером до 2 см. Использование аспирационных кожухов улучшает показатели SFR, снижает риск инфекционных осложнений в послеоперационном периоде и сокращает время госпитализации по сравнению с использованием стандартных мочеточниковых кожухов.
Введение. Циторедуктивная нефрэктомия (ЦНЭ) является стандартом комплексного лечения при метастатическом почечно-клеточном раке (мПКР) благоприятного прогноза. Циторедуктивная резекция почки (ЦРП) при мПКР выполняется нечасто.
Цель исследования. Сравнить эффективность ЦРП и ЦРН в реальной клинической практике.
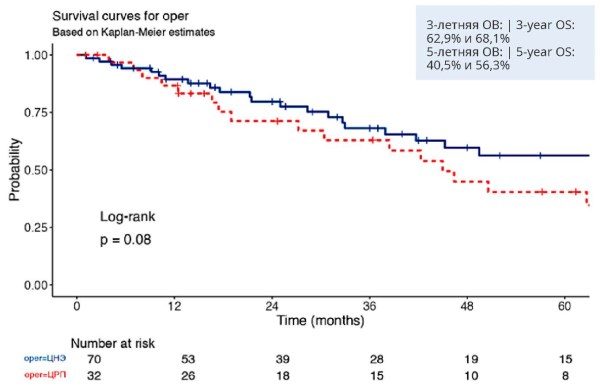
Материалы и методы. В ретроспективное исследование были включены 102 пациента с мПКР, в том числе 32 пациента, которым была выполнена ЦРП, и 70 больных после ЦНЭ. Исходы заболевания включали смертность от всех причин, 30-дневную смертность и 90-дневную смертность и были стратифицированы по типу циторедуктивной операции (ЦРП против ЦНЭ). Клинические данные из медицинских карт были получены и проанализированы ретроспективно, всем пациентам было проведено клинико-лабораторное, патоморфологическое исследование. Первичной конечной точкой исследования являлась общая выживаемость (ОВ) пациентов, перенесших ЦРП или ЦНЭ. Вторичные результаты включали продолжительность пребывания в стационаре и повторную госпитализацию пациентов. Показатели выживаемости пациентов оценивали с помощью статистического метода анализа времени жизни (Survival Analysis) с расчётом описательных характеристик времени жизни в форме таблицы жизни и построения кривых Kaplan-Meier.
Результаты. У пациентов в группе ЦРП в отличие от группы ЦНЭ реже встречались светлоклеточный вариант ПКР (84,4% / 97,1% соответственно), низкодиференцированные опухоли (21,9% / 41,4% соответственно), синхронные метастазы (21,9% / 40% соответственно) и множественные метастазы (59,4% / 78,6% соответственно). Категория сТ1 значительно чаще выявлена у больных в группе ЦРП — 84,4% / 15,8%. Больные группы ЦРП чаще относились к группе благоприятного прогноза по IMDC (34,4% / 25,7%). У больных группы ЦРП реже встречались метастазы в лёгких (53,1% / 80%) и лимфатических узлах (6,2% / 22,8%), реже проводилась системная терапия ингибиторами контрольных точек (ИКТ) (3,1% / 18,6%). У пациентов группы ЦРП реже выполнялась лучевая терапия (6,2% / 18,6%). Показатели трёх- и пятилетней ОВ у больных групп ЦРП и ЦНЭ составили 62,9% и 68,1%, 40,5% и 56,3% соответственно (р = 0,08).
Заключение. На данный момент не определена тактика проведения циторедуктивной резекции почки при мПКР. Общая выживаемость выше у больных в группе ЦНЭ, несмотря на более благоприятные функциональные показатели у пациентов в группе ЦРП. Необходимы дальнейшие исследования, чтобы определить, какие пациенты лучше всего подходят для данного паллиативного метода лечения с целью улучшения персонализированной терапии и повышения показателей выживаемости.
Введение. Радикальная цистэктомия (РЦЭ) обеспечивает эффективный контроль рака мочевого пузыря, но связана с общим уровнем осложнений в течение 90 дней > 50%, уровнем серьёзных осложнений 15 – 20% и риском смертности 2%. Осложнения, связанные с РЦЭ, развиваются реже, а большинство осложнений, наблюдаемых в краткосрочной и долгосрочной перспективе после операции, связаны с использованным методом деривации мочи.
Цель исследования. Оценить количество и структуры отсроченных послеоперационных осложнений у пацентов после РЦЭ в зависимости от методики уродеривации при немышечно-инвазивном раке и раке мочевого пузыря минимальной интрадетрузорной инвазии.
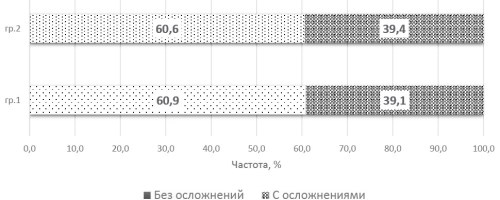
Материалы и методы. В исследование включены пациенты с немышечно-инвазивным раком мочевого пузыря (НМИРМП) высокого риска прогрессии — 49 больных (группа 1) и пациенты с мышечно-инвазивным раком мочевого пузыря (МИРМП) с минимальной интрадутрузорной инвазией — 102 больных (группа 2).
Результаты. Отсроченные осложнения по распространённости случаев на 100 больных выявлены в 10,9 ± 4,9 против 12,1 ± 3,5 случаев на 100 больных в группах 1 и 2 соответственно, без достоверной разницы. Частота случаев отсроченных осложнений, связанных с уродеривацией, была почти в 5,5 раз выше, чем по группе осложнений, не связанных с уродеривацией. Вне зависимости от практически одинаковых долей пациентов с осложнениями, связанных с уродеривацией (39,1% и 39,4% в группах 1 и 2 соответственно), общая распространённость случаев этих осложнений была большей в группе 2 (71,7 ± 8,5 против 60,9 ± 11,5 случаев на 100 больных в группе 1; р > 0,05). Внутренний способ отведения мочи был связан с повышенным риском развития осложнений (266,7 ± 66,7 случаев на 100 пациентов) в сравнении с другими видами уродеривации. Кроме того, наиболее благоприятной методикой уродеривации в отношении развития отсроченных осложнений оказалась инвертированная илеоцистопластика (34,8 ± 12,3 случая на 100 пациентов). Вместе с тем самая низкая частота коррекционных операций выявлена в группе пациентов с уродеривацией по Bricker (6,3 ± 4,4 случая на 100 пациентов).
Заключение. В отсроченном периоде наблюдения выявлятся более высокая частота осложнений, связанных с уродеривацией, и специфических урологических осложнений у пациентов группы 2, но повышенная частота коррекционных операций, связанных с уродеривацией, — у пациентов 1-й группы. При учёте способов уродеривации определено неблагополучие пациентов с внутренним способом отведения мочи и наиболее «благополучные» при ортотопической инфертированной илеоцистопластике.
ОБЗОРЫ ЛИТЕРАТУРЫ
Введение. Искусственный интеллект (ИИ) становится ключевым инструментом современной медицины, способствующим повышению точности диагностики, персонализации лечения и оптимизации ведения пациентов. В урогинекологии внедрение ИИ открывает новые возможности для решения задач, связанных с интерпретацией медицинских изображений, анализом уродинамических исследований, прогнозированием исходов и дистанционным мониторингом пациенток.
Цель исследования. Систематизировать современные данные о применении технологий ИИ в урогинекологии, оценить их диагностический и прогностический потенциал, а также определить перспективы внедрения в клиническую практику.
Материалы и методы. Проведён поиск и анализ отечественных и зарубежных публикаций в базах eLIBRARY, PubMed, Scopus и Web of Science за 2020 – 2025 годы с использованием ключевых слов: “urogynecology”, “female urology”, “artificial intelligence”, “machine learning”. В обзор включены исследования, описывающие применение ИИ для диагностики, лечения, прогнозирования и мониторинга урогинекологических заболеваний.
Результаты. ИИ активно используется для анализа электронных медицинских записей, интерпретации уродинамических тестов, сегментации и оценки изображений при ультразвуковых и МРТ-исследованиях, что повышает точность диагностики пролапса тазовых органов и недержания мочи. В хирургической практике технологии компьютерного зрения и дополненной реальности улучшают точность и безопасность вмешательств. Прогностические алгоритмы позволяют оценивать риск осложнений и рецидивов после операций, а телемедицинские решения и носимые устройства на основе ИИ обеспечивают непрерывный мониторинг состояния пациенток. Несмотря на высокий потенциал, большинство моделей требует дополнительной клинической валидации и стандартизации.
Заключение. Применение ИИ в урогинекологии способствует повышению качества диагностики и лечения, развитию персонализированной медицины и улучшению клинических исходов. Для широкого внедрения технологий необходимы многоцентровые исследования, совершенствование алгоритмов и разработка этических и правовых норм использования ИИ в медицинской практике.
Пузырно-мочеточниковый рефлюкс (ПМР) — актуальная проблема в педиатрической урологии, поскольку он увеличивает риск развития инфекции мочевыводящих путей (ИМП), что может в свою очередь привести к повреждению почек и развитию хронической почечной недостаточности у детей. Зачастую отправной точкой к постановке диагноза «ПМР» служит дебют ИМП. Антибиотикотерапия является основным методом лечения ИМП, а антибиотикопрофилактика используется для предупреждения её рецидивов и инфекционных осложнений у детей, находящихся на лечении ПМР. Однако длительное применение антибиотиков сопряжено со значительными рисками, в том числе вероятностью развития антибиотикорезистентности. В данной обзорной статье рассматриваются эффективность и безопасность существующего на сегодняшний день терапевтического подхода к медикаментозной терапии и профилактике у детей с ПМР. Особое внимание уделяется оптимизации методов ведения таких пациентов, а также современным рекомендациям, направленным на минимизацию рецидивов и улучшение клинических исходов.
ОБМЕН ПРАКТИЧЕСКИМ ОПЫТОМ
Введение. Рассечение подвешивающей связки полового члена (лигаментотомия) представляет собой хирургическое вмешательство, направленное на удлинение свободной части полового члена. Своевременное выявление осложнений операции, их регистрация и классификация позволяют объективизировать хирургические риски и сравнивать результаты между клиниками.
Цель исследования. Оценить частоту и структуру послеоперационных осложнений у пациентов, перенёсших лигаментотомию.
Материалы и методы. Проанализированы частота и характер осложнений у 66 пациентов, которым было выполнено рассечение подвешивающей связки полового члена в комбинации с различными методами кожной пластики. Для этих целей использовали универсальную шкалу Clavien-Dindo, применимую в разных областях хирургии, включая урологию.
Результаты. Наиболее часто встречающимися осложнениями у данной когорты пациентов являются: отёк полового члена, серома, поверхностные раневые осложнения, грубое рубцевание, в основном I и II степени тяжести по классификации Clavien-Dindo.
Заключение. При лигаментотомии тяжёлые осложнения встречаются редко. Преобладают состояния лёгкой и средней степени тяжести, не требующие повторных хирургических вмешательств. Применение классификации Clavien-Dindo позволяет объективно стратифицировать риски и может быть рекомендовано к использованию в клинической практике при оценке исходов аугментационной хирургии полового члена.
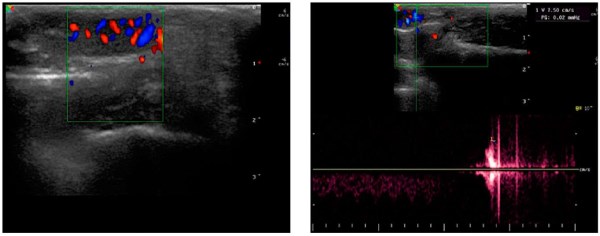
Введение. Крипторхизм относится к распространённой врождённой аномалии, при которой яички не опускаются нормально в мошонку. Тем не менее, несмотря на то, что большинство случаев крипторхизма поддаются коррекции, некоторые пациенты упускают оптимальный период лечения. По мере роста эти пациенты могут столкнуться с такими острыми осложнениями, как перекрут яичка.
Цель исследования. Анализ опыта диагностики и результатов лечения перекрута яичка у детей с крипторхизмом.
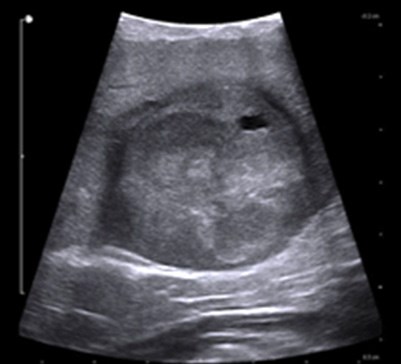
Материалы и методы. Был проведён ретроспективный анализ клинических данных 7 детей с крипторхизмом, у которых наблюдали перекрут яичка. Пациенты проходили хирургическое лечение в Челябинской областной детской больнице с 2018 по 2024 год. Перед лечением выполняли УЗИ мошонки. Послеоперационное наблюдение составило 12 месяцев.
Результаты. Средний возраст пациентов составил 48 месяцев. В 5 случаях перекрут яичка отмечался с левой стороны, в двух — с правой стороны. Заворот яичка наблюдали от 360° до 720°. Медианное время между появлением симптомов и хирургическим вмешательством составило 24 часа, среднее время операции — 25 минут. У 5 пациентов был обнаружен необратимый некроз яичек, и они были удалены, в то время как у 2 пациентов яички были успешно раскручены и сохранены с хорошим кровоснабжением. Послеоперационное наблюдение показало атрофию яичка в 1 случае. У пациентов с удалёнными гонадами контралатеральные фиксированные яички хорошо развивались.
Заключение. Перекрут яичка у детей с крипторхизмом встречается редко и часто сопровождается едва заметными симптомами. Ранняя диагностика и лечение имеют решающее значение. Ультразвук играет важную роль в диагностике перекрута яичка при крипторхизме.
Введение. Резекция почки — золотой стандарт лечения локального рака почки. Для дальнейшего улучшения результатов органосохраняющей хирургии пациентов с локальным раком почки назрела необходимость смены стратегии лечения. Лечение должно быть основано на оптимизации методики резекции почки с целью сохранения максимального количества функциональных единиц почки — нефронов.
Цель исследования. Разработка алгоритма роботассистированной нефронсберегающей резекции почки с оценкой первоначальных клинических результатов.
Материалы и методы. В работе изложены принципы нефронсберегающей хирургии и подробно описан последовательный алгоритм выполнения резекции почки. Рассмотрены особенности выполнения методики в зависимости от сложности оперативного пособия. Проанализированы результаты первых 100 операций по нефронсберегающей методике в период с 2020 по 2021 год на базе ММНКЦ им. С.П. Боткина: 70 лапароскопических и 30 робот-ассистированных резекций почки в рамках проспективного когортного исследования с учётом функциональных результатов через год после операции.
Результаты. Большинство пациентов перед операцией имело стадию сT1а — 70 пациентов, стадию сT1b — 14 пациентов, стадию сТ2 — 4 пациента. Кистозная опухоль обнаружена у 12 пациентов. Частота применения тепловой ишемии составила 14% при среднем времени 9 минут и ни в одном случае не превышала 25 минут. Частота отрицательного хирургического края — 97%. Вероятность достижения «трифекты» составила 89%, а «пентафекты» — 55%.
Заключение. Применение принципов нефронсберегающей хирургии позволяет улучшить функциональные результаты органосохраняющей хирургии. Представленный подробный алгоритм выполнения резекции почки может быть полезен при старте программы минимально-инвазивной резекции почки.
ОБЗОРЫ ПУБЛИКАЦИЙ – ТЕКУЩЕЕ МНЕНИЕ
Согласно современным клиническим рекомендациям пациентам с немышечно-инвазивным раком мочевого пузыря (НМИРМП) промежуточного и высокого риска показано проведение внутрипузырной БЦЖ-терапии. Однако одним из существенных ограничений БЦЖ-терапии является высокая частота возникновения нежелательных явлений, в том числе урогенитального туберкулёза. Целью работы послужила систематизация наиболее часто встречающихся побочных эффектов внутрипузырной БЦЖ-терапии и способов уменьшения токсичности препарата, а также алгоритмов лечения нежелательных явлений.