Перейти к:
Анатомические размеры уретро-меатуса при дистальной гипоспадии влияют на послеоперационный результат
https://doi.org/10.21886/2308-6424-2026-14-1-5-11
Аннотация
Введение. Наиболее популярной методикой операции при дистальной гипоспадии является Tubularised incised plate (TIP). Несмотря на относительную простоту исполнения и эффективность техники TIP, в ряде случаев возникают рубцовые изменения дистальной части уретры, меатостеноз и свищи уретры, что может быть связано с исходным малым размером головки полового члена и уретральной площадки. Для решения этой проблемы существует модификация Grafted-TIP с использованием графта, однако в литературе нет чётких показаний к использованию данной техники при первичной уретропластике у детей с дистальной гипоспадией.
Цель исследования. Оценка вариабельности анатомии уретромеатуса и его влияние на послеоперационный результат при лечении дистальной гипоспадии.
Материалы и методы. В период с 2021 по 2022 год первично оперированы 43 мальчика с дистальной гипоспадией в возрасте от 10 месяцев до 8 лет. Всем детям проводили операцию TIP. Интраоперационно измеряли анатомические размеры головки полового члена при помощи калиппера и линейки с последующим занесением в таблицу и дальнейшей статистической обработкой. Исходя из данных о нормальной анатомии у здоровых детей (вертикальный размер меатуса 5,4 ± 1,0 мм) были сформированы две группы, разделённые в зависимости от размера меатуса: в группе 1 дети с показателем < 5 мм, в группе 2 — с показателем ≥ 5 мм. Детей осматривали через 3 и 12 месяцев после операции. Обращали внимание на косметический результат, расположение и размер меатуса, параметры мочеиспускания.
Результаты. Средние значения ширины уретральной площадки у детей в группе 2 статистически достоверно выше, чем в группе 1 (8,5 ± 1,7 vs 5,6 ± 2,6 мм; р < 0,05). Средние значения скорости мочеиспускания у детей в группе 2 выше, чем в группе 1 (9,4 ± 2,1 vs 7,8 ± 3,3 мл/с). Послеоперационные осложнения преобладали в группе 1, но различия статистически не значимы: количество свищей в группах одинаково, однако в группе 2 не отмечены расхождения швов и рубцовые сужения. Анализ шкалы HOPE не выявил статистически значимых различий в группах (p > 0,05).
Заключение. Вертикальный размер меатуса 5 мм ибольше позволяет получить неомеатус, по размеру близкий к значениям у здоровых детей. Отмечено статистически значимое влияние на уродинамику, что выражается в большей средней скорости мочеиспускания. Анализ послеоперационных результатов в исследуемой когорте позволит продолжить исследование влияния анатомических особенностей полового члена при гипоспадии на результат хирургического лечения в перспективе.
Для цитирования:
Задыкян С.С., Задыкян Р.С., Сизонов В.В., Каганцов И.М. Анатомические размеры уретро-меатуса при дистальной гипоспадии влияют на послеоперационный результат. Вестник урологии. 2026;14(1):5-11. https://doi.org/10.21886/2308-6424-2026-14-1-5-11
For citation:
Zadykyan S.S., Zadykyan R.S., Sizonov V.V., Kagantsov I.M. Anatomical urethral meatus dimensions in distal hypospadias and their impact on postoperative outcome. Urology Herald. 2026;14(1):5-11. (In Russ.) https://doi.org/10.21886/2308-6424-2026-14-1-5-11
Введение
Гипоспадия — один из наиболее часто встречающихся пороков развития уретры и полового члена. По данным ряда авторов частота встречаемости гипоспадии колеблется в пределах 1:150 – 1:250 новорождённых мальчиков [1][2]. Классификация включает несколько форм данного порока: дистальная гипоспадия, стволовая и проксимальная формы. Степень патологических изменений при каждой из них предполагает различный подход к выбору техники и этапности хирургической коррекции [3][4]. Целью хирургического лечения данного порока является достижение хорошего функционального и косметического результатов, что, в свою очередь, благоприятно отразится на психоэмоциональном развитии мальчика в подростковом и половозрелом возрасте [5]. На сегодняшний день существует множество различных методик хирургической коррекции гипоспадии. W. Snodgrass (2005) популяризировал методику Tubularized Incised Plate (TIP), которая широко применяется в мире [6]. Несмотря на относительную простоту исполнения и эффективность техники TIP, в ряде случаев возникают рубцовые изменения дистальной части уретры, меатостеноз и свищи уретры, что провоцирует нарушения уродинамики в послеоперационном периоде и может быть связано с исходно малыми размерами головки полового члена, уретромеатуса и уретральной площадки.
Целью исследования является оценка вариабельности анатомических размеров уретромеатуса и их влияния на послеоперационный результат при лечении дистальной гипоспадии.
Материалы и методы
В период с 2021 по 2022 год первично оперированы 43 мальчика с дистальной гипоспадией в возрасте от 10 месяцев до 8 лет. Всем детям проведена операция TIP. Интраоперационно по разработанной методике выполняли измерения анатомических параметров уретромеатуса и уретральной площадки при помощи калиппера и линейки с последующим занесением в таблицу и дальнейшей статистической обработкой. Начинали разметку с точки А, которая являлась условной вершиной треугольника уретральной площадки, далее отмечали точки Б и Б1, при сшивании которых во время уретропластики формируется, собственно, меатус (рис. 1). При нанесении разметки формируются линии АБ (вертикальный размер меатуса) и ББ1 (ширина уретральной площадки в головчатой части).
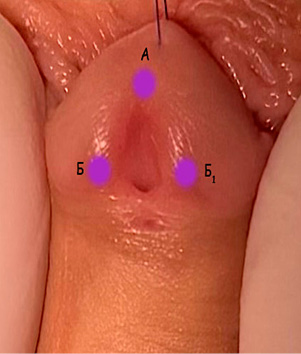
Рисунок 1. Схема разметки и определения величин: АБ — вертикальный размер меатуса, ББ1 — ширина уретральной площадки в головчатой части
Figure 1. Scheme of meatal marking: АБ — vertical meatal length, ББ1 — urethral plate width at the glanular level
Нами были сформированы две группы пациентов, разделённые по показателю размера меатуса АБ: в группе 1 дети с показателем < 5 мм (n = 23), в группе 2 — с показателем ≥ 5 мм (n = 20). После операции детей осматривали через 3 и 12 месяцев. Косметический результат оперативного лечения оценивали по шкале HOPE (Hypospadias Objective Penile Evaluation), а также оценивали мочеиспускание путём урофлоуметрии через 3 и 12 месяцев после операции. При анализе осложнений учитывали случаи, относящиеся к степени IIIb и выше по классификации Clavien-Dindo.
Методика операции. Под общей анестезией с применением проводниковой пенильной или каудальной блокады раствором 0,375% ропивакаина в положении больного на спине производили U-образный разрез кожи головки полового члена с окаймлением уретромеатуса и мобилизацией краёв будущей уретральной площадки. Следующим этапом производили окаймляющий циркулярный разрез внутреннего листка параллельно венечной борозде проксимальнее предыдущего доступа. Кожу полового члена мобилизовывали до основания полового члена. На основание ствола полового члена накладывали турникет, выполняли введение физиологического раствора в кавернозные тела с целью воспроизводства искусственной эрекции для определения искривления полового члена. Затем производили срединный разрез новой уретральной площадки по дорзальной поверхности в пределах от меатуса до верхушки головки. Разрез продолжали внутри уретры, проксимальнее меатуса на 2 – 3 мм. Артифициальную уретру формировали на катетере Nelaton 6 – 8 Fr непрерывным швом монофиламентной абсорбируемой нитью 6/0, начиная с дистального конца неоуретры, на 6 часах неомеатуса, и заканчивали в области расщепления спонгиозного тела. Шов формировали так, чтобы катетер в неомеатусе свободно смещался и не было натяжения краёв неоуретры. Затем накладывали второй ряд отдельных узловых швов над неоуретрой с использованием того же шовного материала. Шов уретры укрывали слоем выкроенной мясистой оболочки на сосудистой ножке.
Следующим этапом края расщепленной головки полового члена сшивали над сформированной артифициальной уретрой отдельными узловыми швами рассасывающимся шовным материалом 6/0. Избыток крайней плоти иссекали циркулярно. На вентральной поверхности и вокруг головки полового члена рану ушивали отдельными узловыми швами рассасывающимся шовным материалом 6/0.
У всех детей использовали шовный материал polydioxanone (PDS) 6/0 с иглой № 13 диаметром 0,33 мм. Отведение мочи осуществляли с помощью уретрального катетера Nelaton 6 – 8 Fr в течение 7 – 10 суток. Использовали ранозаживляющую атравматическую мазевую повязку с наложением поверх неё эластичного самофиксирующегося бинта. После операции детей не фиксировали, использовали два подгузника, между которыми располагали мочевой катетер.
Статистический анализ. Обработку полученных данных проводили с использованием программного обеспечения «STATISTICA 12» (“StatSoft Inc.”, Tulsa, OK, USA). При проверке на нормальность использовали критерии Shapiro-Wilk, Колмогорова-Смирнова, а также оценивали коэффициенты асимметрии и эксцесс выборки. В качестве описательной статистики использовали минимальное, максимальное (min – max) и среднее (M) значения со стандартным отклонением (± SD), медиану (Me) и квартильный размах [Q1; Q3]. С учётом того, что нормальное распределение в выборках не выявлено, сравнение проводили с использованием теста Mann-Whitney. В тех случаях, когда исследуемый признак принимал качественные значения (различные осложнения), применяли критерий Pearson’s χ², а также точный тест Fisher. Достоверность определяли на уровне р < 0,05.
Результаты
Медиана возраста составила 22 [ 15; 31] месяца. В группе 1 медиана возраста — 23 месяца; в группе 2 медиана возраста — 19,5 месяцев (p > 0,05).
Интраоперационных осложнений у всех 43 пациентов не отмечено. Осложнения после пластики уретры наблюдали у 7 (16,3%) детей. У 4 (9,3%) детей образовались свищи уретры, которые у всех были закрыты оперативным путём через 6 месяцев. У 1 (2,3%) ребёнка был выявлен выраженный меатостеноз, который потребовал проведения меатопластики. Повторная реконструкция в связи с расхождением швов неоуретры потребовалась одному (2,3%) пациенту. В 1 (2,3%) случае отмечено вторичное искривление полового члена, что потребовало повторного хирургического вмешательства. В итоге хороший косметический и функциональный результат получен у всех детей. Нежелательные исходы оперативного лечения в сравниваемых группах представлены в таблице 1.
Таблица 1. Частота осложнений
Table 1. Сomplications rate
Осложнения Complications | Группа 1 | Group 1 (n = 23) | Группа 2 | Group 2 (n = 20) | Р |
Свищ | Fistula | 2 (8,7%) | 2 (10%) | 0,884 |
Меатостеноз | Meatal stenosis | 1 (4,3%) | 0 (0%) | 0,346 |
Расхождение швов неоуретры | Suture failure | 1 (4,3%) | 0 (0%) | 0,346 |
Искривление | Deviation | 1 (4,3%) | 0 (0%) | 0,346 |
Всего | Total | 5 (21,7%) | 2 (10%) | 0,242 |
Обращает на себя внимание преобладание осложнений в группе 1, но различия статистически не значимы. Количество свищей в группах одинаково, однако в группе 2 не отмечены расхождения швов и рубцовые сужения.
Анализ шкалы HOPE не выявил статистически значимых различий в группах (p > 0,05) (рис. 2).

Рисунок 2. Сравнение результатов по шкале HOPE
Figure 2. Results comparison of HOPE-scale
Исследование ширины уретральной площадки ББ1 выявило, что показатель был больше в группе 2 (8,5 ± 1,7 мм), чем в группе 1 (5,6 ± 2,6 мм) (p < 0,05) (рис. 3).

Рисунок 3. Сравнение результатов ширины уретральной площадки ББ1
Figure 3. Results comparison of BB1-urethral plate width
При исследовании показателя размера меатуса (АБ) после операции было установлено, что в группе 2 (5,2 ± 0,9 мм) размер больше, чем в группе 1 (4,1 ± 1,1 мм; p < 0,05) (рис. 4).

Рисунок 4. Сравнение вертикального размера меатуса в обеих группах
Figure 4. Results comparison of meatal length
Средняя скорость мочеиспускания была выше в группе 2 (9,4 ± 2,1 мл/с), чем в группе 1 (7,8 ± 3,3 мл/с; p < 0,05) (рис. 5).

Рисунок 5. Сравнение результатов средней скорости мочеиспускания
Figure 5. Results comparison of voiding speed
Обсуждение
В настоящее время существуют данные о величинах средних значений вертикального размера наружного отверстия мочеиспускательного канала у здоровых детей. Так K.A. Hutton и R. Babu Hutton (2007) в ходе исследования определили, что средняя величина вертикального размера меатуса составляет 5,4 ± 1,0 мм, а средняя длина линии смыкания головки полового члена — 4,7 ± 1,2 мм [7]. T.O. Abbas и M. Ali (2018) в своём исследовании также определили средний размер наружного отверстия уретры у мальчиков, и она составляла 5,3 ± 1,0 мм; средний показатель линии вентрального смыкания краёв головки — 4,8 ± 1,1 мм [8].
Хирургическое лечение гипоспадии по сей день сопряжено с развитием послеоперационных осложнений. Техника TIP стала популярной при лечении дистальных форм гипоспадии в связи со своей относительной простотой исполнения и хорошим косметическим результатом [9]. K.L. Pfistermuller et al. (2015) провели анализ 49 исследований, которые включали 4675 пациентов. Все пациенты были оперированы по методике TIP. По данным исследования, частота свищей при повторных вмешательствах была выше (15,5%), чем при первичных операциях при дистальной гипоспадии (5,7%). Применение модификаций операционной техники снижало вероятность формирования свищей с 10,3% до 3,3% и риск повторных операций — с 13,6% до 2,8% [10].
Использование трансплантата внутреннего листка крайней плоти в виде вставки в область рассечённой уретральной площадки является наиболее частой модификацией операции Snodgrass. T.E. Helmy et al. (2018) выполнили сравнительный анализ методик TIP и GTIP при дистальной гипоспадии и выявили отсутствие различий в исходе оперативного лечения при наблюдении за детьми в течение года. По мнению авторов, единственным важным отличием явилось удлинение времени операции при GTIP [11].
Проанализировав собственный опыт TIP-уретропластики, F. Ferro et al. (2009) определили анатомические предпосылки, при которых принимали решение имплантировать графт в рассечённую уретральную площадку. Малый размер головки полового члена, плоская уретральная борозда, длинный диспластический дефект губчатого тела служили показаниями к модифицированной операции. Также по мнению авторов, GTIP является методом выбора при повторных операциях [12].
Ю.Э. Рудин и соавт. в 2010 году провели сравнительный анализ применения методик TIP и TIP + INLAY graft c имплантацией трансплантата из внутреннего листка крайней плоти в область рассечённой уретральной площадки и выявили меньшее количество осложнений. Свищи наблюдали у 5 детей (5,1%) (ранее многократно оперированных), признаков стеноза уретры выявлено не было. По данным исследователей, GTIP-методика позволяет провести одномоментную пластику уретры даже при маленьких размерах головки полового члена и существенно сократить число послеоперационных осложнений [13].
При анализе наших данных не выявлено значимой разницы в развитии послеоперационных осложнений в обеих группах, но отмечаются лучшие показатели уродинамики в группе детей с исходными данными, близкими к нормальным значениям. Таким образом, принятие решения об использовании той или иной методики должно иметь определённые показания, такие как размер головки, ширина уретральной площадки, предполагаемый размер меатуса АВ, наличие уретропластик в анамнезе, что требует более углублённого изучения проблемы.
Заключение
Анализ применения TIP-уретропластики в группах сравнения не выявил достоверных различий в общей частоте послеоперационных осложнений. Однако в группе 1 с меньшими вертикальными размерами меатуса и шириной уретральной площадки отмечали сужение меатуса и расхождение швов, в то время как свищеобразование происходило в обеих группах. Средняя скорость мочеиспускания и размер меатуса после операции были достоверно выше в группе 2, где исходные значения размеров меатуса были сопоставимы с показателем у здоровых детей. Полученные результаты позволяют предположить необходимость селективного подхода при формировании показаний к использованию TIP и GTIP и проведению исследований, направленных на поиск критериев отбора пациентов.
Список литературы
1. Дубров В.И., Хмель Р.М., Строцкий А.В. Этиология и распространённость гипоспадии в Беларуси. Здравоохранение (Минск). 2011;7:13- 16.
2. Суров Р.В., Каганцов И.М. Хирургическое лечение гипоспадии у детей: фундаментальные основы и новейшие тенденции. Андрология и генитальная хирургия. 2017;18(4):34-42.
3. Cook A, Khoury AE, Neville C, Bagli DJ, Farhat WA, Pippi Salle JL. A multicenter evaluation of technical pReferences for primary hypospadias repair. J Urol. 2005;174(6):2354-2357, discussion 2357. DOI: 10.1097/01.ju.0000180643.01803.43
4. Springer A, Krois W, Horcher E. Trends in hypospadias surgery: results of a worldwide survey. Eur Urol. 2011;60(6):1184-1189. DOI: 10.1016/j.eururo.2011.08.031
5. Duarsa GWK, Tirtayasa PMW, Daryanto B, Nurhadi P, Renaldo J, Tarmono T, Utomo T, Yuri P, Siregar S, Wahyudi I, Situmorang GR, Palinrungi MAA, Hutasoit YI, Hutahaean AYA, Zulfiqar Y, Sigumonrong YH, Mirza H, Rodjani A. Common Practice of Hypospadias Management by Pediatric Urologists in Indonesia: A Multi-center Descriptive Study from Referral Hospitals. Open Access Maced J Med Sci. 2019;7(14):2242-2245. DOI: 10.3889/oamjms.2019.628
6. Snodgrass WT. Snodgrass technique for hypospadias repair. BJU Int. 2005;95(4):683-693. DOI: 10.1111/j.1464-410X.2005.05384.x
7. Hutton KA, Babu R. Normal anatomy of the external urethral meatus in boys: implications for hypospadias repair. BJU Int. 2007;100(1):161-163. DOI: 10.1111/j.1464-410X.2007.06798.x
8. Abbas TO, Ali M. Urethral Meatus and Glanular Closure Line: Normal Biometrics and Clinical Significance. Urol J. 2018;15(5):277-279. DOI: 10.22037/uj.v0i0.4402
9. Snodgrass W. Tubularized, incised plate urethroplasty for distal hypospadias. J Urol. 1994;151(2):464-465. DOI: 10.1016/s0022-5347(17)34991-1
10. Pfistermuller KL, McArdle AJ, Cuckow PM. Meta-analysis of complication rates of the tubularized incised plate (TIP) repair. J Pediatr Urol. 2015;11(2):54-59. DOI: 10.1016/j.jpurol.2014.12.006
11. Helmy TE, Ghanem W, Orban H, Omar H, El-Kenawy M, Hafez AT, Dawaba M. Does grafted tubularized incided plate improve the outcome after repair of primary distal hypospadias: A prospective randomized study? J Pediatr Surg. 2018;53(8):1461-1463. DOI: 10.1016/j.jpedsurg.2018.03.019
12. Ferro F, Vallasciani S, Borsellino A, Atzori P, Martini L. Snodgrass urethroplasty: grafting the incised plate--10 years later. J Urol. 2009;182(4 Suppl):1730-1734. DOI: 10.1016/j.juro.2009.03.066
13. Рудин Ю.Э., Марухненко Д.В., Бачиев С.В., Макеев Р.Н., Гарманова Т.Н. Одномоментная уретропластика с увеличением площади головки полового члена при лечении гипоспадии у детей. Экспериментальная и клиническая урология. 2010;(3):66-69.
Об авторах
С. С. ЗадыкянРоссия
Сурен Суренович Задыкян — канд. мед. наук
Сочи
Конфликт интересов:
Статья прошла принятую в журнале процедуру рецензирования независимыми экспертами. Об иных конфликтах интересов авторы не заявляли
Р. С. Задыкян
Россия
Роберт Суренович Задыкян
Сочи
Конфликт интересов:
Статья прошла принятую в журнале процедуру рецензирования независимыми экспертами. Об иных конфликтах интересов авторы не заявляли
В. В. Сизонов
Россия
Владимир Валентинович Сизонов — д-р мед. наук, профессор
Ростов-на-Дону
Конфликт интересов:
Автор статьи В.В. Сизонов является членом редакционной коллегии журнала «Вестник урологии». Статья прошла принятую в журнале процедуру рецензирования независимыми экспертами
И. М. Каганцов
Россия
Илья Маркович Каганцов — д-р мед. наук, доцент
Москва; Санкт-Петербург
Конфликт интересов:
Статья прошла принятую в журнале процедуру рецензирования независимыми экспертами. Об иных конфликтах интересов авторы не заявляли
Рецензия
Для цитирования:
Задыкян С.С., Задыкян Р.С., Сизонов В.В., Каганцов И.М. Анатомические размеры уретро-меатуса при дистальной гипоспадии влияют на послеоперационный результат. Вестник урологии. 2026;14(1):5-11. https://doi.org/10.21886/2308-6424-2026-14-1-5-11
For citation:
Zadykyan S.S., Zadykyan R.S., Sizonov V.V., Kagantsov I.M. Anatomical urethral meatus dimensions in distal hypospadias and their impact on postoperative outcome. Urology Herald. 2026;14(1):5-11. (In Russ.) https://doi.org/10.21886/2308-6424-2026-14-1-5-11
JATS XML