Перейти к:
Малоинвазивное хирургическое лечение женской гипоспадии и гипермобильности уретры, осложненных посткоитальной дизурией
https://doi.org/10.21886/2308-6424-2021-9-1-72-79
Аннотация
Введение.В настоящее время разработано большое количество различных хирургических методов лечения посткоитальной дизурии, вызванной гипоспадией и гипермобильностью уретры. Однако в литературе нет чётких критериев и показаний к тому или иному методу лечению. Различные модификации традиционной транспозиции уретры могут сопровождаться травматическим повреждением богато иннервируемой параклиторальной и парауретральной зон, что провоцирует нарушения половой жизни, вплоть до аноргазмии. Продолжается поиск новых эффективных, но менее инвазивных по сравнению с традиционной хирургической транспозицией методик.
Цель исследования. Оценить эффективность и безопасность комбинированной малоинвазивной методики лечения женской гипоспадии и гипермобильности уретры — удаления уретро-гименальных спаек и парауретральной имплантация филлера.
Материалы и методы. С 2015 года проведено лечение 83 пациенток с гипоспадией и гипермобильностью уретры, осложнённой посткоитальной дизурией. Возраст составил от 17 до 40 лет. При осмотре у всех женщин выявлены различной степени выраженности уретро-гименальные спайки, положительная проба О’Доннела-Хиршхорна. Одной пациентке ранее выполняли транспозицию уретры с временным эффектом. Всем женщинам выполнено оперативное лечение — удаление уретро-гименальных спаек и субуретральное введение филлера на основе гиалуроновой кислоты. Объёмобразующий гель вводили парауретрально, веерообразно, в объеме 1 -2 мл, из точки на 6 часах условного циферблата, создавая «гелевую подушку» и приподнимая таким образом меатус и дистальную уретру, ограничивая их мобильность и травматизацию во время полового акта. Осложнений не наблюдали. После операции осмотр проводили через 1, 6, 12 месяцев.
Результаты. Качество жизни улучшилось у 74 пациенток (89%) (анкеты UDI 6 и PISQ-12). При влагалищном исследовании при проведении пробы Хиршхорна наружное отверстие уретры не смещалось внутрь, уретра проецировалась выше входа во влагалище. У 13 (15,5 %) пациенток в различные сроки после операции (от 8 - 13 месяцев) биодеградация геля сопровождалась возвращением симптомов той или иной степени. Восьми женщинам потребовалось повторное введение филлера, четырём — двукратно и одной пациенте — трижды. Повторные манипуляции осуществляли под местной анестезией. В 8 наблюдениях (9,6%) несмотря на прекращение доминирования посткоитальной дизурии продолжающиеся нарушения мочеиспускания потребовали дополнительного комплексного лечения. Из всех оперированных женщин по описанной методике в 89% наблюдений отмечено улучшение сексуальной жизни. Ни одной пациентке не потребовалась транспозиция уретры.
Выводы. Комбинированная методика позволяет улучшить результаты лечения женской гипоспадии и гипермобильности уретры, осложнённых посткоитальной дизурией c минимальным риском осложнений. Недостатком является естественная биодеградация объём образующего геля, что может создать необходимость его реимплантации.
Ключевые слова
Для цитирования:
Снурницына О.В., Иноятов Ж.Ш., Лобанов М.В., Малинина О.Ю., Рапопорт Л.М., Еникеев М.Э. Малоинвазивное хирургическое лечение женской гипоспадии и гипермобильности уретры, осложненных посткоитальной дизурией. Вестник урологии. 2021;9(1):72-79. https://doi.org/10.21886/2308-6424-2021-9-1-72-79
For citation:
Snurnitsyna O.V., Inoyatov Zh.Sh., Lobanov M.V., Malinina O.Yu., Rapoport L.M., Enikeev M.E. Minimally invasive surgical treatment of female hypospadias and urethral hypermobility complicated by postcoital dysuria. Urology Herald. 2021;9(1):72-79. (In Russ.) https://doi.org/10.21886/2308-6424-2021-9-1-72-79
Введение
Проблема рецидивирующей инфекции нижних мочевыводящих путей по сей день остаётся одной из самых актуальных в урологии [1]. По статистике, у одной из трёх женщин к 24 годам возникает как минимум один эпизод острого цистита и у половины из них процесс приобретает рецидивирующий характер [1][2][3]. На долю «посткоитального цистита» приходится около 60% от всех рецидивирующих инфекций нижних мочевых путей [4].
Одной из частых причин посткоитальной дизурии являются женская гипоспадия и гипермобильность уретры, наличие уретро-гименальных спаек, степень сексуальной активности [5][6][7]. Уретро-гименальные спайки — врождённые сращения или слияние (от англ, fusion) между остатками различной формы и выраженности девственной плевы и стенками наружного отверстия уретры [8].
Особенностью пациенток с посткоитальной дизурией является то, что порой психологическая проблема преобладает над медицинской [9][10]. Малая эффективность консервативной терапии и зачастую длительное течение заболевания приводят к эмоциональным и психическим расстройствам. Некоторые пациентки, отмечающие рецидив после каждого полового акта, диспареунию, вынуждены отказываться от половой жизни. Существуют различные модификации оперативного лечения женской гипоспадии. Цель методик — ограничение подвижности мочеиспускательного канала во время полового акта, максимальное отведение наружного отверстия уретры от преддверия влагалища и перемещение его к клитору [10]. Малотравматичное изолированное удаление уретро-гименальных спаек обладает низкой эффективностью [11][12]. Традиционные транспозиции уретры обладают весомыми недостатками, такими как травматизация преддверия влагалища, парауретральных и параклиторальных тканей при мобилизации и перемещении дистальной уретры [13][14]. Результатом инвазивности этих операций может стать возникновение рубцовых изменений преддверия влагалища, диспареуния и аноргазмия [14][15]. Требуется поиск новых малоинвазивных и менее травматичных методик, обладающих эффективностью, схожей с транспозицией уретры.
Цель исследования: оценить эффективность и безопасность комбинированной малоинвазивной методики лечения женской гипоспадии и гипермобильности уретры — удаления уретро-гименальных спаек и парауретральной имплантация филлера.
Материалы и методы
С 2015 года пролечены 83 пациентки с женской гипоспадией и гипермобильностью уретры, осложненной посткоитальной дизурией в возрасте от 17 до 40 лет. Из них у 60 (80%) женщин заболевание дебютировало с началом половой жизни, у 15 (20%) — с началом регулярной половой жизни. При осмотре у всех женщин выявлены различной степени выраженности уретро-гименальные спайки, положительная проба О’Доннела-Хиршхорна, влагалищная дистопия уретры. Одной пациентке ранее выполняли транспозицию уретры с временным эффектом. Всем женщинам произведено оперативное лечение — удаление уретро-гименальных спаек и субуретральное введение филлера на основе гиалуроновой кислоты по запатентованной методике (патент на изобретение № 2660993 от 11.07.2018 г.).
Методика состоит из двух этапов. Первый этап - удаление уретро-гименальных спаек. Для этого полностью удаляли остатки девственной плевы и уретро-гименальные спайки по всей окружности (рис. 1). Рану ушивали двумя непрерывным рассасывающимся швами викрил 5 - 6/0 (рис. 2).
Вторым этапом осуществляли транспозицию уретры путем субуретрального введения филлера. Препарат рекомбинантной биодеградируемой гиалуроновой кислоты вводили веерообразно, в количестве 1 - 3 мл из точки на 6 часах условного циферблата на 5, 6, 7 - 8 часов (рис. 3).

Рисунок 1. Удаление остатков девственной плевы и уретро-гименальных спаек по нижней поверхности гимена (А) и парауретрально (В)
Figure 1. Removal of hymenal residuals and urethro-hymenal adhesions along the hymen lower surface (А), parauterally (В)

Рисунок 2. Ушивание раны
Figure 2. Wound suturing

Рисунок 3. Субуретральное введение филлера: А — в точке на 5 часах условного циферблата; В — в точке на 6 часах условного циферблата; С — в точке на 7 – 8 часах условного циферблата
Figure 3. Suburethral filler injection: A — at the point on the 5 o’clock conditional dial; B — at the point on the 6 o’clock conditional dial; C — at the point on the 7 – 8 o’clock conditional dial
В исследовании использовали инъекционный бифазный филлер высокой плотности на основе поперечно сшитой гиалуроновой кислоты, неживотного происхождения с внутримолекулярными связями.
В связи с тем, что в настоящий момент не существует анкет, профильных исключительно для посткоитальной дизурии, вызванной гипермобильностью уретры и гипоспадией, качество жизни оценивали при помощи гибридной анкеты, состоящей из анкеты UDI-6 (urogenital distress inventory — б) и PISQ-12 (pelvic organ prolapse/ urinary incontinence sexual questionnaire — 12). Из опросника PISQ-12 исключили 8-й пункт, касающийся урогенитального пролапса, а из UDI- 6 исключили 3-й и 5-й вопросы, касающиеся стрессовой формы инконтиненции. Анкетирование проводили до операции, а также через 1, 6 и 12 месяцев после, дополняли лабораторными тестами, влагалищным исследование и пробой О’Доннела-Хиршхорна.
Статистический анализ данных проводили с помощью пакета статистических программ IBM SPSS Statistics 22.0. Для поиска связей числовых характеристик и результатами лечения использовали ранговую корреляцию Спирмена. Доверительные границы к частоте рассчитывали на основе биномиального распределения. Различия считали достоверными (статистически значимыми) при р = 0,05.
Результаты
У 50 пациенток заболевание дебютировало с началом регулярной половой жизни, а у 32 женщин цистит манифестировал уже сразу после первого полового контакта.
Качество жизни, оцениваемое при помощи анкетирования (анкеты UDI-6 + PISQ-12 (Sexual Questionnaire) улучшилось у 74 пациенток (89%) (р < 0,05) (рис. 4, 5).
При влагалищном исследование при проведении пробы Хиршхорна наружное отверстие уретры не смещалось внутрь, уретра проецировалась выше входа во влагалище, определялась гелевая «подушка» под уретрой, препятствующая гипермобильности уретры при половом контакте (рис. 6).
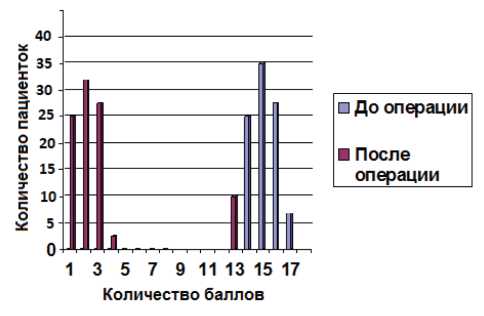
Рисунок 4. Распределение пациенток по баллам анкеты UDI- 6 до и после операции (p < 0,05)
Figure 4. Distribution of patients according to UDI-6 scores before and after surgery (p < 0.05)
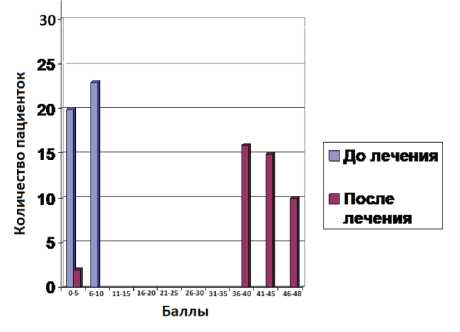
Рисунок 5. Распределение пациенток по баллам анкеты PISQ-12 до и после операции (p < 0,05)
Figure 5. Distribution of patients by PISQ-12 scores before and after surgery (p < 0.05)
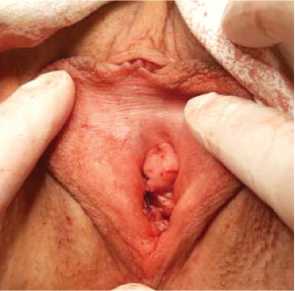
Рисунок 6. Послеоперационный вид: определяется «подушка» под уретрой, образовавшаяся после введения филлера
Figure 6. Postoperative view: the “gel pad” is determined under the urethra that was formed after the filler injection
У 13 пациенток в различные сроки после операции (от 8 - 13 месяцев) гель биодеградировал, что потребовало повторного введения филлера под местной анестезией. Пациентке, которой ранее выполняли транспозицию уретры, введение филлера не принесло должного эффекта.
В 8 наблюдениях (9,6%) несмотря на прекращение доминирования посткоитальной дизурии продолжающиеся нарушения мочеиспускания потребовали дополнительного комплексного лечения. Из всех женщин, оперированных по описанной методике, у 89% отмечено улучшение сексуальной жизни. Ни одной пациентке не потребовалась транспозиция уретры. Интра- и послеоперационных осложнений (в том числе диспареунии) отмечено не было.
Обсуждение
В 1965 году Р. Хиршхорн описал уретро-гименальные спайки (остатки девственной плевы), как причину развития посткоитального цистита [10]. Вовлечённая в склеротический процесс уретра образует единую спайку с остатками девственной плевы. Наличие значимых гименальных спаек, тесно связанных с дистальным отделом уретры и за счёт своих размеров способствующих его инвагинации во время коитуса, приводит также к болезненному половому акту, что снижает качество жизни пациенток. При фрикциях происходит смещение наружного отверстия уретры во влагалище, ввиду чего осуществляется ретроградный заброс влагалищной микрофлоры в уретру, которая в свою очередь является постоянным источником инфицирования нижних мочевыводящих путей [10]. Кроме того, избыточные (гипертрофированные) остатки девственной плевы, плотно прикрывая вход во влагалище, при определенных условиях ввиду ограниченности доступа кислорода способны провоцировать развитие хронического вульвовагинита [11]. Учитывая общий лимфо-ангиоколлектор, подобные обстоятельства усугубляют риски персистирующего воспаления нижних мочевых путей и, как следствие, упорное, зачастую хроническое течение «посткоитального цистита» [12].
В 1968 году Р. О'Доннел, связавший заболевание с эктопией уретры, разработал хирургическую технику по перемещению наружного отверстия мочеиспускательного канала при его эктопии из влагалища в параклиторальную область. Методику назвали транспозицией уретры [13].
На сегодняшний день разработано несколько модификаций транспозиции уретры. Основные техники - экстравагинальная транспозиция уретры [6], транспозиция дистального отдела уретры [14], транспозиция меатуса [15][16]. В основе предложенных методик лежит отведение наружного отверстия мочеиспускательного канала от преддверия влагалища по направлению к клитору. Однако эти операции сопровождаются чрезмерной травматизацией тканей, что способно приводить к рубцеванию преддверия влагалища, нарушению иннервации, развитию туннельных синдромов; существует вероятность стриктур, натяжения и отрыва уретры [17]. По данным других авторов, хирургическое вмешательство на параклитеральной зоне также сопровождается развитием хронической тазовой боли, диспареунии и аноргазмией [18][19].
Осложнения реконструктивных и эстетических операций на преддверии влагалища и параклиторальных зонах у подростков и взрослых стали причиной настороженности Американской Ассоциации Акушеров и Гинекологов [20]. В настоящее время не существует значимого числа исследований, посвящённых долгосрочным результатам и отражающих удовлетворенность пациенток в послеоперационном периоде, безопасности и частоте осложнений [20].
В исследование A.J. Ampt. (2013) проводился 10-тилетний анализ осложнений после операций на преддверии влагалища. Частота осложнений составила 7,2%. Наиболее часто встречались неспецифические воспалительные изменения нижних мочевых путей, диспареуния и длительная боль в области послеоперационных ран. Каждое 23-е наблюдение требовало повторного хирургического вмешательства вследствие плохой регенерации ран или неудовлетворенности результатами лечения [21].
Предложенная нами методика включает в себя два компонента - удаление уретро-гименальных спаек и восстановление нормальной анатомии уретры путём введения филлера (объёмобразующий гель). Добиться атравматичной транспозиции дистальной уретры и меатуса позволяет формирование «гелевой подушки». При этом уменьшается мобильность дистальной уретры и увеличивается расстояние от преддверия влагалища до входа в мочеиспускательный канал. В результате разобщения меатуса с преддверием влагалища после иссечения уретро-гименальных спаек, остатков девственной плевы и введения филлера, степень инвагинации уретры во время коитуса существенно уменьшается.
Дополнительным лечебным механизмом при формировании «гелевой подушки» может являться прекращение (ограничение) лимфогенного обмена между влагалищем и нижними мочевыми путями, что снижает риск и степень пост- коитального воспаления мочевых путей.
Результаты нашего исследования демонстрируют высокую эффективность лечения женской гипоспадии и гипермобильности уретры, осложнённых посткоитальной дизурией. Рецидив возникает в незначительном проценте лишь при естественной биодеградации объёмобразующего геля. Опросники UDI-6 и PISQ-12 позволяют наиболее точно определить субъективное улучшение состояния пациенток после операции.
Основным недостатком предложенной методики является естественная биодеградация обьемообразующего геля; может потребоваться его реимплантация, что и отмечено в нашем исследовании у 8 пациенток (12,7%). Тем не менее, повторная манипуляция может быть проведена под местной анестезией амбулаторно. Методику характеризует отсутствие интра- и послеоперационных осложнений. Ухудшения качества жизни и сексуальной функции не выявили ни в одном наблюдении.
Заключение
Авторская методика позволяет улучшить результаты лечения больных с гипоспадией и гипермобильностью уретры, осложнённых посткоитальной дизурией c минимальным риском осложнений. Принимая во внимание отсутствие осложнений, а также минимально инвазивный характер, удаление уретро-гименальных спаек и введение филлера со временем может стать методикой первой линии у женщин с посткоитальным циститом. Методика не сопровождается существенным фиброзом тканей, в связи с чем не повышает техническую сложность и риски традиционной транспозиции уретры, если таковая потребуется в будущем. Недостатком является естественная биодеградация обьемообразующего геля, что может потребовать его реимплантации.
Список литературы
1. Dason S, Dason JT, Kapoor A. Guidelines for the diagnosis and management of recurrent urinary tract infection in women. Can Urol Assoc J. 2011;5(5):316-22. DOI: 10.5489/cuaj.11214
2. Bergamin PA, Kiosoglous AJ. Non-surgical management of recurrent urinary tract infections in women. Transl Androl Urol. 2017;6(Suppl 2):S142-S152. DOI: 10.21037/tau.2017.06.09
3. Лоран О.Б. Зайцев А.В., Годунов Б.Н., Каприн А.Д., Дави-дьянц А.А. Современные аспекты диагностики и лечения хронического цистита у женщин. Урология и нефрология. 1997;6:7-14. eLIBRARY ID: 24135237
4. Stamatiou C, Bovis C, Panagopoulos P, Petrakos G, Econo-mou A, Lycoudt A. Sex-induced cystitis--patient burden and other epidemiological features. Clin Exp Obstet Gynecol. 2005;32(3):180-2. PMID: 16433159
5. Деревянко И.М. Рыжков Т.И., Елисеева В.В. Влагалищная эктопия уретры и мочеполовой синус у женщин. Ставрополь; 2004.
6. Комяков Б.К. Результаты 228 экстравагинальных транспозиций уретры. Урологические ведомости. 2017;7(S):54-55. eLIBRARY ID: 29246473
7. Schaeffer AJ, Stamey TA. Studies of introital colonization in women with recurrent urinary infections. IX. The role of antimicrobial therapy. J Urol. 1977;118(1 Pt 2):221-4. DOI: 10.1016/s0022-5347(17)57950-1
8. Hirschhorn RC. Urethral-hymenal fusion. J Urol. 1966;96(5):784-9. DOI: 10.1016/s0022-5347(17)63350-0
9. Крупин В.Н. Белова А.Н. Хроническая тазовая боль. Москва; 2007.
10. Пермяков А.Н. Уретральный синдром у женщин. Авто-реф. дисс. канд. мед. наук. Москва; 1983.
11. Reed JF Jr. Urethral-hymenal fusion: a cause of chronic adult female cystitis. J Urol. 1970;103(4):441-6. DOI: 10.1016/s0022-5347(17)61977-3
12. Barr SJ. Urethral-hymenal fusion: a cause of postcoital cystitis. Am J Obstet Gynecol. 1969;104(4):595-7. DOI: 10.1016/s0002-9378(16)34254-5
13. O'DONNELL RP. Relative hypospadias potentiated by inadequate rupture of the hymen: a cause of chronic inflammation of the lower part of the female urinary tract. J Int Coll Surg. 1959;32:374-88. PMID: 14428066
14. Гумин Л.М., Дьяков В.В., Гвоздев М.Ю. Транспозиция дистального отдела уретры в оперативном лечении рецидивирующих инфекций нижних мочевых путей. Российский вестник акушера-гинеколога. 2008;8:S9:15. eLIBRARY ID: 11520847
15. Стойко Ю.М., Нестеров С.Н., Кисамеденов Н.Г., Рогачиков В.В., Ильченко Д.Н., Брук Ю.Ф. Хирургическое лечение рецидивирующих инфекций нижних мочевых путей у женщин. Вестник Национального медико-хирургического центра им. Н.И. Пирогова. 2009;4(2):53-56. eLIBRARY ID: 12970767
16. Ronzoni G, De Giovanni L, Weir JM, Pasqui F, Menchinelli P. Transposing the urethral meatus in the treatment of recurrent and postcoital cystitis in women with hypospadias. BJU Int. 2001;87(9):894-6. DOI: 10.1046/j.1464-410x.2001.01903.x
17. Gyftopoulos K, Matkaris M, Vourda A, Sakellaropoulos G. Clinical implications of the anatomical position of the urethra meatus in women with recurrent post-coital cystitis: a case-control study. Int Urogynecol J. 2019;30(8):1351-1357. DOI: 10.1007/s00192-018-3710-7
18. Goodman MP, Placik OJ, Benson RH 3rd, Miklos JR, Moore RD, Jason RA, Matlock DL, Simopoulos AF, Stern BH, Stanton RA, Kolb SE, Gonzalez F. A large multicenter outcome study of female genital plastic surgery. J Sex Med. 2010;7(4 Pt 1):1565-77. DOI: 10.1111/j.1743-6109.2009.01573.x
19. Wilkie G, Bartz D. Vaginal Rejuvenation: A Review of Female Genital Cosmetic Surgery. Obstet Gynecol Surv. 2018;73(5):287-292. DOI: 10.1097/OGX.0000000000000559
20. Committee on Gynecologic Practice, American College of Obstetricians and Gynecologists. ACOG Committee Opinion No. 378: Vaginal "rejuvenation" and cosmetic vaginal procedures. Obstet Gynecol. 2007;110(3):737-8. DOI: 10.1097/01.AOG.0000263927.82639.9b
21. Ampt AJ, Roach V, Roberts CL. Vulvoplasty in New South Wales, 2001-2013: a population-based record linkage study. Med JAust. 2016;205(8):365-369. DOI: 10.5694/mja16.00512
Об авторах
О. В. СнурницынаРоссия
Олеся Вячеславовна Снурницына — врач-уролог Института урологии и репродуктивного здоровья человека.
119991, Москва, ул. Большая Пироговская, д. 2; тел.; +7 (916) 425-16-43
Конфликт интересов:
нет
Ж. Ш. Иноятов
Россия
Жасур Шухратович Иноятов — врач-уролог Института урологии и репродуктивного здоровья человека.
119991, Москва, ул. Большая Пироговская, д. 2
Конфликт интересов:
нет
М. В. Лобанов
Россия
Михаил Владимирович Лобанов — врач-уролог Института урологии и репродуктивного здоровья человека.
119991, Москва, ул. Большая Пироговская, д. 2
Конфликт интересов:
нет
О. Ю. Малинина
Россия
Ольга Юрьевна Малинина — кандидат медицинских наук, врач-уролог.
111020, Москва, Госпитальная площадь, 2
Конфликт интересов:
нет
Л. М. Рапопорт
Россия
Леонид Моисеевич Рапопорт — доктор медицинских наук, профессор; врач-уролог Института урологии и репродуктивного здоровья человека.
119991, Москва, ул. Большая Пироговская, д. 2
Конфликт интересов:
нет
М. Э. Еникеев
Россия
Михаил Эликович Еникеев — доктор медицинских наук, профессор; врач-уролог Института урологии и репродуктивного здоровья человека.
119991, Москва, ул. Большая Пироговская, д. 2
Конфликт интересов:
нет
Рецензия
Для цитирования:
Снурницына О.В., Иноятов Ж.Ш., Лобанов М.В., Малинина О.Ю., Рапопорт Л.М., Еникеев М.Э. Малоинвазивное хирургическое лечение женской гипоспадии и гипермобильности уретры, осложненных посткоитальной дизурией. Вестник урологии. 2021;9(1):72-79. https://doi.org/10.21886/2308-6424-2021-9-1-72-79
For citation:
Snurnitsyna O.V., Inoyatov Zh.Sh., Lobanov M.V., Malinina O.Yu., Rapoport L.M., Enikeev M.E. Minimally invasive surgical treatment of female hypospadias and urethral hypermobility complicated by postcoital dysuria. Urology Herald. 2021;9(1):72-79. (In Russ.) https://doi.org/10.21886/2308-6424-2021-9-1-72-79













































