Перейти к:
Лечение дистальных форм гипоспадии с применением аутологичной плазмы, обогащённой тромбоцитами
https://doi.org/10.21886/2308-6424-2025-13-4-47-54
Аннотация
Гипоспадия является наиболее распространённым пороком развития мочеполовой системы у мальчиков и наиболее распространённым пороком развития полового члена. Данный обзор литературы включает описание наиболее часто выполняемых операций по устранению гипоспадии и акцентирует внимание на изменениях в подходах к лечению гипоспадии. В последние годы уделяется значительное внимание использованию вспомогательных биоматериалов при хирургическом лечении гипоспадии. Биоматериалыиспользуются для покрытия мочеиспускательного канала и линии наложения швов в тех случаях, когда отсутствует идеальный укрывающий материал (dartos fascia и tunica vaginalis). На основе анализа публикаций и статистических данных установлено, что наилучшие результаты демонстрируют аутологичные концентраты тромбоцитов, в частности, аутологичная плазма, обогащённая тромбоцитами (PRP). Применение PRP открывает новые возможности в уретральной реконструктивной хирургии. Исследование механизма действия PRP показывает, что она может стимулировать регенерацию тканей, активировать противовоспалительные реакции, ускоряющие заживление ран, стимулировать рост сосудов в поражённых тканях и улучшать их питание. Это свидетельствует о потенциальной эффективности местного применения PRP при лечении пациентов со снижением потенциала заживления операционной раны и значительным изменением морфофункциональных характеристик тканей уретры.
Ключевые слова
Для цитирования:
Акрамов Н.Р., Шайхразиев Б.М., Батрутдинов Р.Т., Хуснуллин И.Н. Лечение дистальных форм гипоспадии с применением аутологичной плазмы, обогащённой тромбоцитами. Вестник урологии. 2025;13(4):47-54. https://doi.org/10.21886/2308-6424-2025-13-4-47-54
For citation:
Akramov N.R., Shaikhraziev B.M., Batrutdinov R.T., Khusnullin I.N. Treatment of distal hypospadias using autologous platelet-rich plasma. Urology Herald. 2025;13(4):47-54. (In Russ.) https://doi.org/10.21886/2308-6424-2025-13-4-47-54
Введение
Гипоспадия — один из наиболее частых врождённых пороков развития мочеполовой системы у мальчиков [1 – 3] и наиболее распространённый врождённый порок развития полового члена [4 – 7]. Данная аномалия проявляется в виде расщепления вентральной поверхности крайней плоти, аномального расположения наружного отверстия мочеиспускательного канала от вершины головки до промежности, вентрального искривления полового члена или наличия одного из этих вышеперечисленных признаков. Причины возникновения гипоспадии до сих пор не установлены, но предполагается, что они могут быть связаны с генетическими, эндокринными и экологическими факторами [8 – 11]. В большинстве случаев гипоспадия может быть вызвана сочетанием моногенных или многофакторных причин. Среди возможных этиологических факторов можно выделить отягощённый семейный анамнез (наличие гипоспадии у ближайших родственников), низкий вес при рождении, а также такие факторы, как гипертензия, преэклампсия, приём противоэпилептических препаратов, ранее существовавший диабет, беременность в результате вспомогательных репродуктивных технологий и другие [12 – 17].
В современной медицине существует несколько подходов к классификации гипоспадии [18]. Один из наиболее распространённых способов — разделение гипоспадии на группы в зависимости от расположения наружного отверстия уретры. Среди различных классификаций гипоспадии более других принята система, предложенная J.W. Duckett (1989). В ней гипоспадия разделяется на три типа: переднюю, среднюю и заднюю [19]. Наиболее распространёнными являются дистальные формы гипоспадии: головчатая, венечная и дистально-стволовая. Они составляют около 75% всех случаев заболевания.
На протяжении двух столетий одни хирурги изобретали операции по устранению гипоспадии, а другие — модифицировали эти операции. Разработано большое количество вариантов уретропластики и их модификаций.
С момента, когда Galenus (130 – 201 гг. н.э.) впервые описал и ввёл термин «гипоспадия», задачи, стоящие перед хирургом при выполнении уретропластики, существенно изменились [20]. От попыток создания функциональной «неоуретры» до стремления при этом обеспечить хороший косметический результат. В современном мире всё больше больных людей обращает внимание на эстетическую составляющую. Пациенты с некорригированными дистальными формами, особенно в зрелом возрасте, часто недовольны внешним видом своего полового члена.
В настоящее время существуют различные методы коррекции гипоспадии, которые позволяют сформировать «неоуретру», исправить искривление и восстановить кожу полового члена [4][21 – 24]. Тем не менее выбор конкретного метода в большинстве случаев определяется индивидуальными особенностями строения полового члена пациента, а также опытом и предпочтениями хирурга [25][26].
На сегодняшний день можно условно выделить четыре основных принципа коррекции гипоспадии:
1) Использование вентральных тканей полового члена (K. Thiersch, S. Duplay, P. Mathieu, W. Snodgrass) [27 – 30].
2) Использование вентральных и дорзальных тканей полового члена (On-lay, Y. Hayashi, N.B. Hodgson) [31][32].
3) Использование экстрагенитальных тканей: слизистой оболочки щеки, губы, мочевого пузыря, кожи предплечья и др. (A. Bracka, M. Hayes и другие) [33][34].
4) Дистензионные методики уретропластики как альтернатива созданию «неоуретры» (C. Beck, S.A. Koff, Н.Р. Акрамов, A.B. Belman, MAGPI и другие) [21][35 – 39].
С развитием науки и внедрением новых технологий традиционные хирургические методы лечения постепенно уступают место инновационным альтернативным подходам. Эти современные методы минимизируют послеоперационные риски и сокращают период восстановления пациентов. Одним из наиболее перспективных направлений хирургии мочеиспускательного канала является применение вспомогательных биоматериалов в процессе хирургической коррекции.
Цель исследования: изучить опыт применения аутологичной плазмы, обогащённой тромбоцитами, в уретральной хирургии.
Алгоритм литературного поиска
В основу написания литературного обзора лёг анализ статей, опубликованных в базах электронных научных библиотек PubMed (https://www.ncbi.nlm.nih.gov), Scopus (https://www.scopus.com/sources.uri), Web of Science (https://publons.com/search/) и Google Scholar (https://scholar.google.com/) в период с 1970 по 2024 год. Ключевыми словосочетаниями при поиске материала в базах данных явились “hypospadias”, “autologous platelet rich plasma”, “auxiliary biomaterials”, “tissue regeneration”, “Rlatelet-rich plasma”, “Platelet-rich fibrin”, “PRP”, «гипоспадия», «вспомогательные биоматериалы», «аутологичная плазма, обогащённая тромбоцитами». К критериям включения относились оригинальные исследования, включающие данные об используемом материале. В обзор не вошли повторяющиеся исследования, обзорные статьи и рецензии на другие работы.
Роль биоматериалов в лечении гипоспадии
В последние годы уделяется значительное внимание использованию вспомогательных биоматериалов при лечении гипоспадии. Биоматериалы используются для покрытия мочеиспускательного канала, линии наложения швов в тех случаях, когда отсутствует идеальный укрывающий материал (dartos fascia и tunica vaginalis). Самые распространённые биоматериалы (аутологичные концентраты тромбоцитов, тканевые клеи и бесклеточные дермальные матрицы) представлены на рисунке 1 [40 – 42].
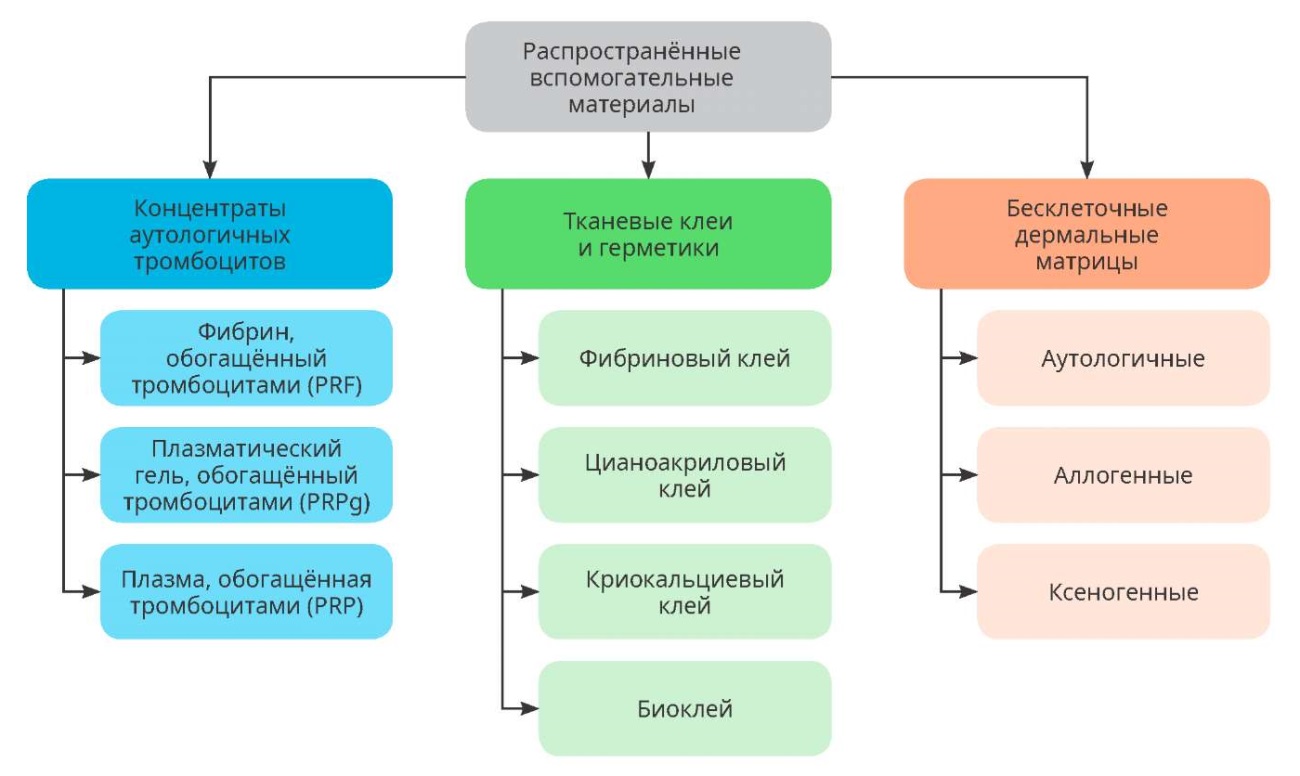
Рисунок. Распространённые вспомогательные биоматериалы по S.E. Anand (2022) [43]
Аутологичные концентраты тромбоцитов (PRP): механизм действия и преимущества
Если рассматривать количество публикаций и статистические данные, то эффективнее всего аутологичные концентраты тромбоцитов, а именно PRP и тканевые клеи [44][45]. PRP может быть получена путём центрифугирования в течение 5 – 6 минут предварительно взятого образца крови (с добавлением антикоагулянта). Аутологичную плазму, обогащённую тромбоцитами, можно использовать как таковую или в виде геля (PRPg) после добавления активатора (глюконата кальция). Процесс генерации PRP может быть выполнен в операционной. Преимущества данной методики заключаются в том, что она дешёвая, проста в получении и использовании и не связана с риском передачи инфекции. Поскольку при этом используется собственная кровь пациента, риск аллергических реакций и анафилаксии минимален [46].
Тромбоциты, как известно, выполняют значимую функцию в процессе восстановления тканей, перестройке сосудов, воспалительном и иммунном ответе. Это происходит благодаря тому, что они вырабатывают факторы роста, цитокины и хемокины [47][48].
Различные факторы роста тромбоцитов локализованы в альфа-гранулах тромбоцитов, присутствующих в PRP. Фактор роста, полученный из тромбоцитов, был одним из первых факторов роста, которые были идентифицированы в тромбоцитах. Впоследствии были выявлены дополнительные факторы роста тромбоцитов, включая трансформирующий фактор роста (TGF) и фактор роста фибробластов (FGF), инсулиноподобный фактор роста (EGF), эпидермальный фактор роста (VEGF), фактор роста эндотелия сосудов (VGEF) и фактор роста соединительной ткани (CTGF) [49]. Они все играют ключевую роль на всех этапах заживления ран, включая хемотаксис, пролиферацию, дифференцировку клеток и ангиогенез. Факторы регулируют и стимулируют синтез, модификацию и деградацию белков внеклеточного матрикса. Проведённые ранее исследования показали, что ангиогенный эффект плазмы, обогащённой тромбоцитами, проявляется при концентрации тромбоцитов около 1 000 000 в 1 микролитре, то есть примерно в 3 – 5 раз превышающий нормальную концентрацию тромбоцитов в плазме [50].
Тромбоциты играют важнейшую роль в этих процессах, и поэтому аутоплазменные технологии могут стать эффективным способом ускорить естественную регенерацию тканей [51]. Также, по данным различных зарубежных и отечественных авторов, после их использования количество послеоперационных осложнений уменьшается.
Клинические исследования эффективности PRP
Первый отчёт о применении аутологичных концентратов тромбоцитов был опубликован T.C. Soyer et al. (2012) [52]. Авторы описывают предварительный опыт использования аутологичной мембраны из фибрина, обогащённого тромбоцитами (PRF), для покрытия неоуретры в хирургии дистальной гипоспадии. По мнению авторов, использование аутогенной мембраны из тромбоцитарно богатого фибрина является безопасным и эффективным методом покрытия.
A. Guinot et al. (2013) сообщили о своём первом опыте применения аутологичных богатых тромбоцитами мембран для уретропластики при гипоспадии. В исследование были включены 33 пациента, которым провели операцию по методике Duplay. Автор также доказывает, что методика является безопасной и эффективной, может снизить частоту осложнений, когда невозможно укрыть уретру здоровыми тканями [42].
M. Scarcia (2016) провёл своё исследование на 10 пациентах, впервые используя аутологичную плазму, обогащённую тромбоцитами, при лечении различных стриктур уретры. Ни у одного из пациентов не возникло осложнений после операции [46].
В 2018 году коллеги из Египта, A.Y. Mahmoud et al. (2018), применили аутологичную плазму, обогащённую тромбоцитами (PRP), для лечения 180 пациентов с дистальной гипоспадией. Они обнаружили, что в группе, где применялась PRP, было зафиксировано 12 (13,3%) случаев осложнений, в то время как в группе без PRP осложнения наблюдались у 24 (26,7%) пациентов [53]. В 2019 году в международном журнале урологии доктор Nishinaka K. прокомментировал работу A.Y. Mahmoud, отметив, что в исследовании не было выявлено влияния применения PRP на частоту возникновения свищей. Он рекомендовал авторам провести дополнительные исследования, чтобы доказать эффективность использования PRP при уретропластике [54].
В Турции R. Eryilmaz et al. (2020) продемонстрировали, что у 20 пациентов, использовавших PRP-материал, свищ возник в 10% случаев, стеноз — в 5%, инфекция — в 5%. В группе без PRP (20 пациентов) эти показатели составили 25%, 20% и 35% соответственно. При послеоперационном обследовании на 5-м месяце в группе, получавшей PRP, не было выявлено изменений в отношении указанных патологий, в то время как в группе без PRP наблюдалось увеличение частоты стенозов мочеиспускательного канала [55].
K. Elsayem et al. (2021) провели исследование на 30 пациентах, которых разделили на две группы: с использованием аутологичного тромбоцитарного геля (группа 1) и без него (группа 2). Осложнения наблюдали только в группе 2: обструктивное мочеиспускание (27%) и свищ уретры (20%) [44].
G.W. Moran et al. (2022) осуществили метаанализ различных вариантов BAUCs («биологические вспомогательные покрытия для уретры»): бесклеточного матрикса (AM), тканевых адгезивов (TAs) и аутологичной плазмы, богатой тромбоцитами или фибрином (PRP/PRF). В метаанализ были включены 280 пациентов из 7 исследований, которым проводили лечение гипоспадии с помощью BAUCs. Пациенты, у которых применялся BAUC, в том числе PRP, имели более низкую вероятность формирования послеоперационных свищей, чем пациенты без применения PRP (р = 0,0002) [56].
O. Abdelazim et al. (2024) с коллегами из Египта опубликовали результаты использования PRP в виде мембраны (platelet-rich fibrin — PRF) в лечении дистальных форм гипоспадии. В исследование были включены 40 пациентов с первичной дистальной гипоспадией. В результате были получены следующие данные: применение PRF позволило значительно снизить количество послеоперационных свищей — в три раза (до 10%), а также уменьшить вероятность стенозирования меатуса в два раза (до 5%) [57].
PRP в отечественной практике
К сожалению, в нашей стране не проводилось исследований по использованию PRP в лечении гипоспадии. Однако есть работы, которые показывают, что использование PRP в урологии может быть перспективным методом лечения.
В.Л. Медведев и М.И. Коган (2020) в обзорной статье рассмотрели эффективность и безопасность PRP в урологической практике, придя к выводу, что PRP является источником факторов роста, обладает репаративным потенциалом и безопасен. Реализация потенциала зависит от способа получения и целей использования PRP [58].
Заключение
Применение аутологичной плазмы, обогащённой тромбоцитами, открывает новые возможности в уретральной реконструктивной хирургии. Исследование механизма действия PRP показывает, что она может стимулировать регенерацию тканей, активировать противовоспалительные реакции, ускоряющие заживление ран, стимулировать рост сосудов в поражённых тканях и улучшать их питание. Это свидетельствует о потенциальной эффективности местного применения аутоплазмы, обогащённой тромбоцитами, при лечении пациентов со сниженным потенциалом заживления операционной раны и значительным изменением морфофункциональных характеристик тканей уретры. Информация, представленная в данном обзоре, может послужить основой для проведения клинических исследований, которые позволят оценить эффективность и безопасность использования PRP при лечении гипоспадии. В случае успешных результатов эти исследования могут привести к внедрению данного метода лечения в клиническую практику.
Список литературы
1. Keays M.A., Dave S. Current hypospadias management: Diagnosis, surgical management, and long-term patient-centred outcomes. Can Urol Assoc J. 2017;11(1-2Suppl1):S48-S53. DOI: 10.5489/cuaj.4386
2. Retik A.B., Atala A. Complications of hypospadias repair. Urol Clin North Am. 2002;29(2):329-339. DOI: 10.1016/s0094-0143(02)00026-5
3. Bouty A., Ayers K.L., Pask A., Heloury Y., Sinclair A.H. The Genetic and Environmental Factors Underlying Hypospadias. Sex Dev. 2015;9(5):239-259. DOI: 10.1159/000441988
4. Суров Р.В., Каганцов И.М. Хирургическое лечение гипоспадии у детей: фундаментальные основы и новейшие тенденции. Андрология и генитальная хирургия. 2017;18(4):34-42.
5. Canon S., Mosley B., Chipollini J., Purifoy J.A., Hobbs C. Epidemiological assessment of hypospadias by degree of severity. J Urol. 2012;188(6):2362-2366. DOI: 10.1016/j.juro.2012.08.007
6. Springer A., van den Heijkant M., Baumann S. Worldwide prevalence of hypospadias. J Pediatr Urol. 2016;12(3):152.e1-7. DOI: 10.1016/j.jpurol.2015.12.002
7. Joodi M., Amerizadeh F., Hassanian S.M., Erfani M., Ghayour-Mobarhan M., Ferns G.A., Khazaei M., Avan A. The genetic factors contributing to hypospadias and their clinical utility in its diagnosis. J Cell Physiol. 2019;234(5):5519-5523. DOI: 10.1002/jcp.27350
8. Райгородская Н.Ю., Болотова Н.В., Морозов Д.А., Поляков В.К., Цмокалюк Е.Н. Морфофункциональная характеристика гонад у детей с различными вариантами нарушения формирования пола в период мини-пубертата. Педиатрия. Журнал им. Г.Н. Сперанского. 2016;95(1):46-50.
9. Николаев В.В., Солонцов Ю.Н. Эпидемиология и теории происхождения гипоспадии. Урология. 2018;(3):141-145.
10. Schnack T.H., Zdravkovic S., Myrup C., Westergaard T., Christensen K., Wohlfahrt J., Melbye M. Familial aggregation of hypospadias: a cohort study. Am J Epidemiol. 2008;167(3):251-256. DOI: 10.1093/aje/kwm317
11. Rodríguez Fernández V., López Ramón Y., Cajal C., Marín Ortiz E., Sarmiento Carrera N. Accurate Diagnosis of Severe Hypospadias Using 2D and 3D Ultrasounds. Case Rep Obstet Gynecol. 2016;2016:2450341. DOI: 10.1155/2016/2450341
12. Николаев В.В., Солонцов Ю.Н., Протасов А.А. Роль плацентарных расстройств среди факторов риска возникновения изолированной гипоспадии. Детская хирургия. 2018;22(6):288-291.
13. Райгородская Н.Ю., Болотова Н.В., Морозов Д.А., Седова Л.Н., Захарова Н.Б., Иваненко И.Л., Белкова О.Л. Половое развитие мальчиков с гипоспадией. Урология. 2013;(2):88-93.
14. Bauer S.B., Retik A.B., Colodny A.H. Genetic Aspects of Hypospadias. Urologic Clinics of North America. 1981;8(3):559-564. DOI: 10.1016/S0094-0143(21)01313-6
15. Sun G., Tang D., Liang J., Wu M. Increasing prevalence of hypospadias associated with various perinatal risk factors in chinese newborns. Urology. 2009;73(6):1241-1245. DOI: 10.1016/j.urology.2008.12.081
16. Main K.M., Jensen R.B., Asklund C., Høi-Hansen C.E., Skakkebaek N.E. Low birth weight and male reproductive function. Horm Res. 2006;65 Suppl 3:116-122. DOI: 10.1159/000091516
17. Roberts C.J., Lloyd S. Observations on the epidemiology of simple hypospadias. Br Med J. 1973;1(5856):768-770. DOI: 10.1136/bmj.1.5856.768
18. Stein R. Hypospadias. Eur. Urol. Suppl. 2012;(11):33-45.
19. Duckett J.W. Jr. Hypospadias. Pediatr Rev. 1989;11(2):37-42. DOI: 10.1542/pir.11-2-37
20. Hadidi A.T. History of hypospadias: Lost in translation. J Pediatr Surg. 2017;52(2):211-217. DOI: 10.1016/j.jpedsurg.2016.11.004
21. Belman AB. Hypospadias update. Urology. 1997;49(2):166-172. DOI: 10.1016/S0090-4295(96)00567-5
22. Cooper C.S., Snyder H.M. Pediatric reconstructive surgery. Curr Opin Urol. 2000;10(3):195-199. DOI: 10.1097/00042307-200005000-00002
23. Diamond D.A., Chan I.H.Y., Holland A.J.A., Kurtz M.P., Nelson C., Estrada C.R. Jr, Bauer S., Tam P.K.H. Advances in paediatric urology. Lancet. 2017;390(10099):1061-1071. DOI: 10.1016/S0140-6736(17)32282-1
24. Springer A. Assessment of outcome in hypospadias surgery – a review. Front Pediatr. 2014;2:2. DOI: 10.3389/fped.2014.00002
25. Snodgrass W., Bush N. Primary hypospadias repair techniques: A review of the evidence. Urol Ann. 2016;8(4):403-408.DOI: 10.4103/0974-7796.192097
26. Springer A., Tekgul S., Subramaniam R. An Update of Current Practice in Hypospadias Surgery. European Urology Supplements. 2017;16(1):8-15. DOI: 10.1016/j.eursup.2016.09.006
27. Duplay S. De L'Hypospadais Perineo-Scrotal Et De Son Traitement Chirurgical. Paris: Asselin; 1874:657-682.
28. Mathieu P. Traitment en un temps de l'hypospadias balanique et juxtablanique. J. Chir. (Paris). 1932;39:481-486.
29. Thiersch K. Ueber die Ensteungsweise und operative Behandlung der Epispadie. Arch. Heilk. 1869;(10):26-31.
30. Snodgrass W. Tubularized, incised plate urethroplasty for distal hypospadias. J Urol. 1994 Feb;151(2):464-5. DOI: 10.1016/s0022-5347(17)34991-1
31. Hayashi Y., Kojima Y. Current concepts in hypospadias surgery. Int J Urol. 2008;15(8):651-664. DOI: 10.1111/j.1442-2042.2008.02081.x.
32. Hodgson N.B. A one-stage hypospadias repair. J Urol. 1970;104(2):281-283. DOI: 10.1016/s0022-5347(17)61718-x
33. Bracka A. Hypospadias repair: the two-stage alternative. Br J Urol. 1995;76 Suppl 3:31-41. DOI: 10.1111/j.1464-410x.1995.tb07815.x
34. Hayes M.C., Malone P.S. The use of a dorsal buccal mucosal graft with urethral plate incision (Snodgrass) for hypospadias salvage. BJU Int. 1999 Mar;83(4):508-9. DOI: 10.1046/j.1464-410x.1999.00043.x
35. Beck C. A new operation for balanic hypospadias. NY Med. J. 1898;67:147-148.
36. Koff S.A. Mobilization of the urethra in the surgical treatment of hypospadias. J Urol. 1981;125(3):394-397. DOI: 10.1016/s0022-5347(17)55048-x
37. Акрамов Н.Р., Каганцов И.М., Хаертдинов Э.И. Дистензионные методы хирургической коррекции гипоспадии у мальчиков. Казанский медицинский журнал. 2021;102(2):216-227.
38. Акрамов Н.Р., Каганцов И.М., Сизонов В.В., Батрутдинов Р.Т., Дубров В.И., Хаертдинов Э.И. Новый вариант техники перемещающей уретропластики с нерасчленяющей спонгиопластикой при дистальных формах гипоспадии у детей. Вестник урологии. 2020;8(3):5-12.
39. Duckett J.W. MAGPI (meatoplasty and glanuloplasty): a procedure for subcoronal hypospadias. Urol Clin North Am. 1981;8(3):513-519. PMID: 7324318
40. Lin D., Wang G., Song H., Qu Y., Liu P., Liang H., Xu S., Chen S., Zhang W., Zhao Y., Chen B., Sun N. Use of Acellular Dermal Matrix for Urethroplasty Coverage in Proximal Hypospadias Repair: a Pilot Study. Adv Ther. 2020;37(4):1425-1435. DOI: 10.1007/s12325-020-01254-9
41. Gopal S.C., Gangopadhyay A.N., Mohan T.V., Upadhyaya V.D., Pandey A., Upadhyaya A., Gupta D.K. Use of fibrin glue in preventing urethrocutaneous fistula after hypospadias repair. J Pediatr Surg. 2008;43(10):1869-1872. DOI: 10.1016/j.jpedsurg.2008.04.022
42. Guinot A., Arnaud A., Azzis O., Habonimana E., Jasienski S., Frémond B. Preliminary experience with the use of an autologous platelet-rich fibrin membrane for urethroplasty coverage in distal hypospadias surgery. J Pediatr Urol. 2014;10(2):300-305. DOI: 10.1016/j.jpurol.2013.09.026
43. Anand S., Özbey H., Sharma S. Looking beyond the dartos fascia and tunica vaginalis: reviewing the stance of common adjuvant covering biomaterials in hypospadiology. Am J Clin Exp Urol. 2022;10(2):111-118 PMID: 35528465; PMCID: PMC9077145.
44. Elsayem K., Darwish A.S., AbouZeid A.A., Kamel N., Dahab M.M., El-Naggar O. Autologous platelet gel improves outcomes in tubularized incised plate repair of hypospadias. J Pediatr Surg. 2022;57(3):488-491. DOI: 10.1016/j.jpedsurg.2021.03.058
45. Попов С.В., Орлов И.Н., Топузов Т.М., Горелик М.Л., Перфильев М.А., Котлов М.А. Применение обогащённой тромбоцитами плазмы (PRP) в урологической практике. Вестник урологии. 2023;11(1):134-142.
46. Scarcia M., Maselli F.P., Cardo G., Ludovico G.M. The use of autologous platelet rich plasma gel in bulbar and penile buccal mucosa urethroplasty: Preliminary report of our first series. Arch Ital Urol Androl. 2016;88(4):274-278. DOI: 10.4081/aiua.2016.4.274
47. Galliera E., Corsi M.M., Banfi G. Platelet rich plasma therapy: inflammatory molecules involved in tissue healing. J Biol Regul Homeost Agents. 2012;26(2 Suppl 1):35S-42S. PMID: 23648197
48. Randelli P., Randelli F., Ragone V., Menon A., D'Ambrosi R., Cucchi D., Cabitza P., Banfi G. Regenerative medicine in rotator cuff injuries. Biomed Res Int. 2014;2014:129515. DOI: 10.1155/2014/129515
49. Alio J.L., Abad M., Artola A., Rodriguez-Prats J.L., Pastor S., Ruiz-Colecha J. Use of autologous platelet-rich plasma in the treatment of dormant corneal ulcers. Ophthalmology. 2007;114(7):1286-1293.e1. DOI: 10.1016/j.ophtha.2006.10.044
50. Dhurat R., Sukesh M. Principles and Methods of Preparation of Platelet-Rich Plasma: A Review and Author's Perspective. J Cutan Aesthet Surg. 2014;7(4):189-197. DOI: 10.4103/0974-2077.150734
51. Man D., Plosker H., Winland-Brown J.E. The use of autologous plateletrich plasma (platelet gel) and autologous platelet-poor plasma (fibrin glue) in cosmetic surgery. Plast Reconstr Surg. 2001;107(1):229-237; discussion 238-239. DOI: 10.1097/00006534-200101000-00037
52. Soyer T., Çakmak M., Aslan M.K., Şenyücel M.F., Kisa Ü. Use of autologous platelet rich fibrin in urethracutaneous fistula repair: preliminary report. Int Wound J. 2013;10(3):345-347. DOI: 10.1111/j.1742-481X.2012.00983.x
53. Mahmoud A.Y., Gouda S., Gamaan I., Baky Fahmy M.A. Autologous platelet-rich plasma covering urethroplasty versus dartos flap in distal hypospadias repair: A prospective randomized study. Int J Urol. 2019;26(4):475-480. DOI: 10.1111/iju.13912
54. Nishinaka K. Editorial Comment to Autologous platelet-rich plasma covering urethroplasty versus dartos flap in distal hypospadias repair: A prospective randomized study. Int J Urol. 2019;26(4):480. DOI: 10.1111/iju.13920
55. Eryilmaz R., Şimşek M., Aslan R., Beger B., Ertaş K., Taken K. The effect of plasma rich platelet graft on post-operative complications in midpenile hypospadias. Andrologia. 2020;52(7):e13652. DOI: 10.1111/and.13652
56. Moran G.W., Kurtzman J.T., Carpenter C.P. Biologic adjuvant urethral coverings for single-stage primary hypospadias repairs: A systematic review and pooled proportional meta-analysis of postoperative urethrocutaneous fistulas. J Pediatr Urol. 2022;18(5):598-608. DOI: 10.1016/j.jpurol.2022.08.015
57. Abdelazim O., Abdullateef K.S., Khedr E., Tarek M. The use of an autologous platelet-rich fibrin membrane in urethroplasty for cases of distal hypospadias. Egypt Pediatric Association Gaz. 2024;72:58. DOI: 10.1186/s43054-024-00304-z
58. Медведев В.Л., Коган М.И., Михайлов И.В., Лепетунов С.Н. Аутологичная плазма, обогащённая тромбоцитами: что это и для чего? Вестник урологии. 2020;8(2):67-77.
Об авторах
Н. Р. АкрамовРоссия
Наиль Рамилович Акрамов – д-р мед. наук, профессор
Казань
Б. М. Шайхразиев
Россия
Булат Мизхатович Шайхразиев
Казань
Р. Т. Батрутдинов
Россия
Руслан Тагирович Батрутдинов – канд. мед. наук
Санкт-Петербург
И. Н. Хуснуллин
Россия
Искандер Ниязович Хуснуллин
Казань
Рецензия
Для цитирования:
Акрамов Н.Р., Шайхразиев Б.М., Батрутдинов Р.Т., Хуснуллин И.Н. Лечение дистальных форм гипоспадии с применением аутологичной плазмы, обогащённой тромбоцитами. Вестник урологии. 2025;13(4):47-54. https://doi.org/10.21886/2308-6424-2025-13-4-47-54
For citation:
Akramov N.R., Shaikhraziev B.M., Batrutdinov R.T., Khusnullin I.N. Treatment of distal hypospadias using autologous platelet-rich plasma. Urology Herald. 2025;13(4):47-54. (In Russ.) https://doi.org/10.21886/2308-6424-2025-13-4-47-54













































