Перейти к:
Использование мочеточникового кожуха во время ретроградной интраренальной хирургии
https://doi.org/10.21886/2308-6424-2025-13-3-137-146
Аннотация
Одним из современных методов лечения конкрементов почек до двух сантиметров является ретроградная интраренальная хирургия (РИРХ). Технический прогресс и развитие новых технологий привели к расширению показаний для проведения РИРХ. Использование мочеточниковых кожухов при этом не является обязательным, однако существует ряд причин, по которым урологи, как правило, используют кожухи, а именно: многократный и безопасный доступ в почку, снижение внутрипочечного давления, снижение риска повреждения инструмента, снижение риска травматизации стенок мочеточника во время литоэкстракции. В обзоре литературы представлены результаты исследований, показывающих безопасность и эффективность использования мочеточниковых кожухов при РИРХ у пациентов с конкрементами почек до 2 сантиметров. Оценивались такие показатели, как характеристики мочеточниковых кожухов, время оперативного вмешательства, показатель Stone Free Rate, интра- и послеоперационные осложнения, а также влияние кожуха на стенку мочеточника. Написание обзора проводили в соответствии с протоколом PRISMA protocol (http://www.prisma-statement.org) для данного типа исследования (ID-423604). При написании данного обзора мы проанализировали статьи, опубликованные в международных базах данных (Web of Science, PubMed, Google Scholar, Scopus).
Ключевые слова
Для цитирования:
Попов С.В., Орлов И.Н., Сытник Д.А., Михеев Ю.А. Использование мочеточникового кожуха во время ретроградной интраренальной хирургии. Вестник урологии. 2025;13(3):137-146. https://doi.org/10.21886/2308-6424-2025-13-3-137-146
For citation:
Popov S.V., Orlov I.N., Sytnik D.A., Mikheev Yu.A. Use of a ureteral sheath during retrograde intrarenal surgery. Urology Herald. 2025;13(3):137-146. (In Russ.) https://doi.org/10.21886/2308-6424-2025-13-3-137-146
Введение
За последние десятилетия произошёл значительный технический прогресс в эндоурологии, который привёл к развитию и распространению новых видов оперативного лечения пациентов при конкрементах почек. Одним из современных методов лечения является ретроградная интраренальная хирургия (РИРХ). Миниатюризация гибких уретероскопов, внедрение в практику одноразовых уретроскопов, применение гольмиевого на алюмоиттриевом гранате (Ho:YAG) и тулиевого волоконного лазеров во время литотрипсии, а также наличие разнообразных мочеточниковых кожухов привели к расширению показаний для проведения РИРХ. На данный момент согласно рекомендациям Европейской ассоциации урологов, а также Российским клиническим рекомендациям по лечению мочекаменной болезни РИРХ может выполняться при лечении пациентов с конкрементами почек до 2 см [1][2].
H. Takayasu и Y. Aso в 1974 году разработали и впервые использовали мочеточниковый кожух для облегчения введения уретероскопа в мочеточник. Мочеточниковый кожух представлял из себя трубку, покрытую политетрафторэтиленом, диаметром 3 мм и длиной 38 см [3].
В настоящее время мочеточниковый кожух включает в себя множество характеристик, а именно: длину, диаметр, материал, конструкцию наконечника, степень рентгенконтрастности, жёсткость.
Использование мочеточникового кожуха не является обязательным во время РИРХ, однако существует ряд причин, по которым урологи, как правило, используют кожухи, а именно: многократный и безопасный доступ в почку, снижение внутрипочечного давления, снижение риска повреждения инструмента и травматизации стенок мочеточника во время литоэкстракции. С другой стороны, при проведении и использовании кожуха может увеличиться риск повреждения стенки мочеточника с последующим формированием стриктуры мочеточника.
Цель исследования. В настоящем обзоре, основываясь на научных данных, мы опишем все преимущества, недостатки, ограничения применения мочеточниковых кожухов во время РИРХ.
Алгоритм литературного поиска
В основу написания литературного обзора лёг анализ статей, опубликованных в базах электронных научных библиотек PubMed (https://www.ncbi.nlm.nih.gov), Scopus (https://www.scopus.com/sources.uri), Web Of Science (https://publons.com/search/) и Google Scholar (https://scholar.google.com/schhp?hl=ru&as_sdt=0,5). Ключевыми словосочетаниями при поиске материала в базах данных явились “story of ureteroscopy”, “Ureteral sheaths”, “Retrograde intrarenal surgery (RIRS) for stones”, “single-use flexible ureteroscopes”, “RIRS for lower pole stones”. В ходе поиска были найдены 53 публикации по теме обзора. После применения критериев исключения (дублирующие статьи, тезисы конференций) в литературный обзор были отобраны 49 научных статей за период с 1964 по 2024 год.
Мочеточниковые кожухи и их характеристики
В настоящее время существует множество мочеточниковых кожухов, отличающихся по своей длине, диаметру, конструкции. Но вне зависимости от вышеуказанных характеристик проведение кожуха по мочевыводящим путям должно быть атравматичным.
Если говорить о длине кожухов, то она варьируется от 13 до 55 см. Наиболее часто в практике при отсутствии аномалии развития мочевыводящих путей используют кожухи длиной 35 и 46 см в зависимости от пола пациента и его антропометрических данных.
Говоря о диаметре мочеточникового кожуха, указывают два размера (внутренний и внешний), которые варьируются от 9,5 / 11,5 Fr до 14 / 16 Fr. Одно из требований при выборе размера кожуха — беспрепятственное проведение гибкого уретероскопа по просвету кожуха.
Все современные мочеточниковые кожухи состоят из двух частей: внутренняя, представляющая собой расширитель конической формы, и наружная оболочка с гидрофильным покрытием, которая обеспечивает минимальное трение о ткань при проведении кожуха [4]. Также большинство кожухов имеет усиленную конструкцию, армированную для снижения риска деформации кожуха [5].
Наличие кожуха позволяет выполнить многократную литоэкстракцию фрагментов конкремента. От внутреннего диаметра кожуха зависит объём конкремента, который будет подвержен успешной литоэкстракции. Так, кожух с внутренним диаметром 12 Fr позволит выполнить литоэкстракцию конкремента объемом 34 мм³, при использовании кожуха 10 Fr — 19 мм³, что может значительно снизить время оперативного вмешательства [6].
Аспирационные мочеточниковые кожухи
В последние годы в литературе появляется всё больше данных об эффективности и безопасности применения мочеточниковых кожухов.
Использование данных кожухов позволяет аспирировать мелкодисперсную пыль, эвакуировать фрагменты конкрементов без использования литоэкстракторов, кроме того, данные кожухи позволяют снизить интрапельвикальное давление.
Все эти факторы повышают уровень Stone free rate (SFR) и снижают риск развития инфекционных осложнений в послеоперационном периоде [7][8].
Время оперативного вмешательства
Вопрос о том, увеличивается или уменьшается время оперативного вмешательства при использовании кожуха, до сих пор остается спорным. На данный момент существует ряд исследований с противоречивыми заключениями.
Так, в 2014 году J. Kourambas et al. опубликовали результаты исследования, в котором анализировали наличие / отсутствие кожуха во время оперативного вмешательства. Согласно анализу 47 пациентов, они обнаружили, что время оперативного вмешательства на 10 минут дольше в группе «без кожуха» [9].
Напротив, в 2015 году O. Traxer et al., проанализировав результаты 2 239 пациентов, опубликовали данные, согласно которым время оперативного вмешательства при использовании кожуха значительно выше, а именно 80 минут против 65 минут у пациентов без использования кожуха. Стоит заметить, что использование кожуха не подвергалось рандомизации и в группе пациентов с использованием кожуха было значительно больше при камнях размером >10 мм, чем в группе без использования кожуха [10].
В июне 2022 года E. Damar et al. опубликовали результаты исследования 60 пациентов, согласно которым не было выявлено статистически значимой разницы в длительности оперативного вмешательства между двумя группами пациентов [11]. В октябре 2021 года Y. Yitgin et al., проанализировав 113 пациентов, также опубликовали результаты, согласно которым среднее время оперативного вмешательства было меньше на 15 минут (55 минут против 70 минут) у пациентов в группе без использования кожуха [12].
Согласно результатам нескольких крупных исследований, включающих в себя в общей сложности 378 пациентов, не было зарегистрировано существенной разницы во времени оперативного вмешательства [13][14].
Внутрипочечное давление
Физиологическое интрапельвикальное давление составляет 5 – 10 см вод. ст. (4 – 7 мм рт. ст.), пороговые значения для возникновения пиеловенозного рефлюкса, как правило, — 40 – 60 см вод. ст. (30 – 45 мм рт. ст.) [15].
Во время РИРХ без активной ирригации и без применения кожуха самые высокие уровни интрапельвикального давления регистрируются при расположении гибкого уретероскопа в лоханке, составляя 59 см вод. ст. Наиболее низкие цифры, а именно 52 см вод. ст., регистрируются при расположении его в дистальном отделе мочеточника [16].
При использовании активной ирригации уровни давления могут достигать 44,6 см вод. ст. [17]. Выполнение оперативного вмешательства при таких значениях давления может привести к более выраженному болевому синдрому в послеоперационном периоде, а также к таким осложнениям, как кровотечение, гематома, уринома, сепсис. Кроме того, столь высокое длительно существующее интрапельвикальное давление может привести к очаговому паренхиматозному рубцеванию [18].
Для предотвращения таких осложнений и изменений в паренхиме почки интрапельвикальное давление должно быть не выше 40 см вод. ст. Такие уровни давления достигаются применением мочеточникового кожуха, ведь при его использовании давление, возникающее при ирригации, снижается на 57 – 75% [19].
Ещё в 2003 году было опубликовано исследование, согласно результатам которого интрапельвикальное давление было ниже 20 см вод. ст. и 30 см вод. ст. при использовании кожухов диаметром 12 / 14 Fr и 10 / 12 Fr соответственно.
Расстояние от кончика кожуха и уретероскопа также влияет на величину интрапельвикального давления. Самое низкое интрапельвикальное давление с высокими цифрами притока и оттока ирригационной жидкости регистрируется при непосредственной близости кончика уретероскопа и кончика кожуха [16].
Соотношение внутреннего диаметра мочеточникового кожуха и уретероскопа также влияет на значение интрапельвикального давления. Согласно данным трёх исследований, оптимальная разница между уретероскопом и мочеточниковым кожухом должна составлять 2 Fr и более, тем самым интрапельвикальное давление не будет превышать 40 см вод. ст. [20 – 22].
Stone free rate
Влияние использования мочеточникового кожуха во время РИРХ на stone free rate (SFR) также является спорным. Одни авторы говорят о более высоком уровне SFR, но также существует множество исследований, которые доказывают отсутствие влияние использования мочеточникового кожуха на уровень SFR.
J.O. L’Esperance et al. в 2005 году опубликовали результаты исследования, которое включало в себя выборку из 256 пациентов. В 173 случаях РИРХ проводилась с использованием кожуха, в 83 случаях — без кожуха. В данном исследовании ретроспективно оценивали уровень SFR у пациентов спустя 2 месяца после оперативного вмешательства. Оценку уровня SFR осуществляли с помощью внутривенной урографии или компьютерной томографии почек и мочевыводящих путей у пациентов с аллергией на контрастное вещество. Согласно результатам, уровень SFR был выше в группе с использованием кожуха и составил 79% против 67% в группе без кожуха (p = 0,042) [23].
В 2013 году в журнале “World Journal of Urology” было опубликовано исследование, результаты которого говорят о том, что наличие кожуха во время РИРХ не влияет на уровень SFR. Это было ретроспективное исследование, включающее в себя группу из 280 пациентов. Пациенты были разделены на две группы: 157 пациентов с использованием кожуха, 123 пациента — без использования кожуха. Уровень SFR оценивали спустя 1 и 3 месяца после оперативного вмешательства, который существенно не отличался в двух группах пациентов. SFR спустя 1 месяц составил 76% против 78% (p = 0,88), а спустя три месяца после оперативного вмешательства — 86% против 87% (p = 0,89) [14].
O. Traxer et al. в 2015 году опубликовали результаты глобального исследования. Это было проспективное многоцентровое исследование, посвящённое сравнению эффективности и безопасности РИРХ с использованием и без использования кожуха. Данное исследование включало в себя 2 239 пациентов, один из анализируемых показателей был уровень SFR, который оценивался в течение 1 года у 1 827 пациентов. Согласно полученным результатам, уровень SFR у пациентов с применением кожуха составил 75% и 50% — у пациентов без применения кожуха [10].
В 2021 году было опубликовано несколько исследований, в которых говорится об отсутствии влияния наличия мочеточникового кожуха на уровень SFR. Так, E. Damar et al. (2022), проанализировав послеоперационные результаты у 60 пациентов, сделали заключение, что уровень SFR идентичен вне зависимости от того, использовался мочеточниковый кожух во время оперативного вмешательства или нет, и составлял 93,33% (p = 1,000) [11].
Y. Yitgin et al. в 2021 году опубликовали результаты исследования, посвящённого необходимости установки мочеточникового кожуха. В исследование были включены 113 пациентов, они были рандомизированы на две группы. В первой группе РИРХ проводили с использованием кожуха, во второй — без кожуха. Уровень SFR в первой группе составил 93% против 90% во второй группе (p = 0,306) [12].
Влияние кожуха на стенку мочеточника
Во время установки кожуха происходит увеличение осевого внутрипросветного давления и напряжение стенки мочеточника, что приводит к компрессии сосудов, проходящих вдоль мочеточника, всё это приводит к снижению кровотока в стенке мочеточника. В экспериментах на животных показано, что спустя лишь 25 – 30 минут после установки кожуха достигается полная релаксация мочеточника.
C.D. Lallas et al. в 2002 году провели исследование на животных, в котором оценивали кровообращение и изменения в стенке мочеточника в зависимости от размеров используемого кожуха. Одиннадцать пигов были рандомизированы в 4 группы. Контрольная группа — 2 свиньи, три группы в зависимости от размера кожуха: 10 / 12 Fr — 3 свиньи, 12 / 14 Fr — 3 свиньи, 14 / 16 Fr — 3 свиньи. Кровообращение в стенке мочеточника измеряли при помощи лазерного доплеровского флоуметра в течение 70 минут, каждое измерение проводили с интервалом 5 минут. Далее исследовали корреляции результатов согласно гистологическому анализу. Были получены следующие результаты: при установке кожуха 10 / 12 Fr было сохранено 75% исходного кровотока по сравнению с 35% при установке кожухов большего диаметра; через 70 минут после установки кожуха диаметром 10 / 12 Fr зарегистрировано полное восстановление васкуляризации стенки мочеточника, по сравнению с 70% при использовании более крупных кожухов; спустя 48 и 72 часов после удаления мочеточникового кожуха диаметром 14 / 16 Fr гистологически визуализировалось утолщение всех слоёв стенки мочеточника и парауретеральной ткани [24].
Повреждение стенки мочеточника
Для оценки степени повреждения мочеточника на данный момент используют несколько шкал.
В 2013 году были опубликованы результаты совместного исследование O. Traxer & A. Thomas [25]. Суть данного исследования заключалась в эндоскопической оценке целостности стенки мочеточника у 359 пациентов, подвергшихся РИРХ с использованием мочеточникового кожуха диаметром 12 / 14 Fr. Они заметили, что повреждение стенки мочеточника было зафиксировано у 167 пациентов (46,5%). В большинстве случаев это были повреждения слизистой без травматизации мышечного слоя. В 15% случаев были зафиксированы повреждения мышечной оболочки мочеточника. Проанализировав полученные данные, авторы предложили классификацию степеней повреждения мочеточника, которая приведена в таблице 1.
Таблица 1. Классификация эндоскопических повреждений мочеточника после РИРХ с использованием кожуха (O.Traxer, A.Thomas, 2013)
Table 1. Classification of endoscopic ureteral injuries following RIRS with the use of a sheath (O. Traxer, A. Thomas, 2013)
Степень повреждения Injury grade | Эндоскопическая картина Endoscopic view |
Низкая | Low | |
0 | Без изменений, либо петехии на слизистой оболочке No changes, or petechiae on the mucous membrane |
1 | Эрозии слизистой оболочки, без повреждения мышечного слоя Erosions of the mucous membrane without damage to the muscular layer |
Высокая | High | |
2 | Повреждение слизистой и мышечной оболочек, без повреждения адвентиции (парауретеральный жир не визуализируется) Damage to the mucous and muscular membranes, without damage to the adventitia (paraureteral fat is not visualized) |
3 | Повреждение слизистой и мышечной оболочек, с повреждением адвентиции (визуализируется парауретеральный жир) Damage to the mucous and muscular membranes, with damage to the adventitia (paraureteral fat is visualized) |
4 | Отрыв мочеточника Ureteral avulsion |
M. Schoenthaler et al. опубликовали в 2014 году результаты исследования, суть которого заключалась в выполнении уретероскопии 100 пациентам, перенёсшим уретеролитотрипсию либо РИРХ [26]. Уретероскопию производили с видеофиксацией повреждений мочеточника на всём его протяжении от пиелоуретерального сегмента до устья с последующей многоцентровой оценкой экспертов. Для стандартизации оценки степени повреждения мочеточника при выполнении уретероскопии Schoenthaler и соавторы предложили шкалу Post-Ureteroscopic Lesion Scale (PULS), которая указана в таблице 2 и схематически репрезентирована на рисунке 1.
Таблица 2. Шкала оценки послеуретероскопических повреждений (ПУЛС)
Table 2. Post-Ureteroscopic Lesion Scale (PULS)
Степень повреждения Injury grade | Эндоскопическая картина Endoscopic view | Комментарии Comments |
0 | Нет повреждений No damage | Неосложнённая уретероскопия (не требует оценки по Clavien-Dindo) Uncomplicated ureteroscopy (does not require Clavien-Dindo assessment) |
1 | Поверхностные повреждения слизистой оболочки/ отёк слизистой оболочки/ гематома Superficial mucosal damage/mucosal edema/hematoma | |
2 | Повреждение подслизистой оболочки Damage to the submucosa | Осложнённая уретероскопия (Grade 3a или Grade 3b по Clavien-Dindo) Complicated ureteroscopy (Grade 3a or Grade 3b according to Clavien-Dindo) |
3 | Перфорация мочеточника, с частичным отрывом, менее 50 % Ureteral perforation, with partial avulsion, less than 50% | |
4 | Перфорация мочеточника, с частичным отрывом, более 50 % Ureteral perforation, with partial rupture, more than 50% | |
5 | Отрыв мочеточника Ureteral avulsion |
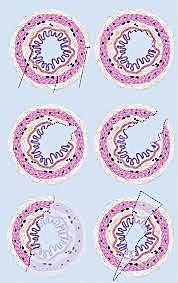
Рисунок 1. Схематичное изображение степеней повреждение мочеточника согласно шкале Post-Ureteroscopic Lesion Scale (PULS)
Figure 1. Schematic representation of ureteral injury grades according to the Post-Ureteroscopic Lesion Scale (PULS)
V. Guzelburc et al. в 2016 году опубликовали результаты своего исследования, в которых отразили степень повреждения мочеточника у непредстентированных пациентов. В исследование был включён 101 пациент, которому во время РИРХ устанавливали мочеточниковый кожух. 77 пациентам (76 %) был установлен кожух диаметром 9,5 / 11,5 Fr, а остальным 24 пациентам (24%) — кожух диаметром 12 / 14 Fr. Согласно результатам исследования, степень повреждения мочеточника по шкале PULS у пациентов была следующая: Grade 0 — 58,4%, Grade 1 — 38,6%, Grade 2 — 2,9% пациентов; как правило, повреждения мочеточника визуализировались в его проксимальном и дистальных отделах; Grade 3 и выше не было зафиксированы ни у одного из пациентов [27].
A. Miernik et al. (2012) оценивали степень повреждения мочеточника у предстентированных пациентов, но с использованием кожухов большего диаметра, а именно 14 / 16 Fr. Так, согласно результатам исследования, из 148 пациентов, включённых в исследование, у 39,9% пациентов визуализировались повреждения слизистой оболочки (Grade 1), у 17,6% пациентов — повреждение подслизистой оболочки (Grade 2), у 4,7% пациентов выявлена перфорация мочеточника (Grade 3,4) [28].
Согласно исследованию M.L. Barbour et al. (2015), оценивающих факторы риска, приводящие к развитию гидронефроза у пациентов спустя 4 – 12 недель после оперативного вмешательства в объеме РИРХ, пришли к заключению, что использование кожуха не влияет на развитие стриктуры мочеточника при адекватной оценке степени повреждения мочеточника с последующим его дренированием [29].
Также O. Baş et al. (2017) провели ретроспективный анализ 1 571 пациента после проведения РИРХ. Мочеточниковые кожухи диаметром 9,5 / 11,5 Fr и 11 / 13 Fr использовались в 79,9% случаев, при этом было предстентировано всего 9,9% пациентов. В течение 1 месяца проводили динамическое наблюдение за пациентами, послеоперационные осложнения были зарегистрированы у 7,3% пациентов, и лишь у 2 пациентов сформировалась стриктура мочеточника [30].
Методы для снижения риска и степени повреждения мочеточника перед установкой кожуха
Предстентирование снижает риск и степень повреждения мочеточника, а также увеличивает успех установки кожуха во время РИРХ [31 – 33].
На данный момент, по мнению ряда авторов, оптимальное время предстентирования составляет не менее 5 дней [28][30][34 – 37].
Некоторые авторы советуют выполнять активную дилатацию мочеточника при помощи полуригидного уретероскопа, баллонных дилататоров, мочеточниковых бужей [23][32][38 – 42].
В последнее время появляются публикации, где утверждается, что применение альфа-адреноблокаторов у непредстентированных пациентов повышает успех установки мочеточникового кожуха, а также снижает степень и риск повреждения мочеточника [43 – 46].
Инфекционные осложнения
Есть множество исследований, которые доказывают, что использование кожуха снижает риск развития инфекционных осложнений в послеоперационном периоде [6][11][12][14][23]. Самое крупное исследование было проведено O. Traxer et al. (2015) с оценкой результатов оперативного лечения, а также осложнений в течение 1 года у 2 239 пациентов, которым проводилась РИРХ без и с использованием мочеточникового кожуха. Послеоперационные осложнения встречались реже в группе, в которой использовали мочеточниковый кожух, а именно у 28,6% пациентов была лихорадка, у 18,6% пациентов — инфекция мочевыводящих путей, у 4,3% пациентов — сепсис, тогда как в группе пациентов без использования кожуха вышеуказанные осложнения встречались чаще, а именно: у 39,1% пациентов, 23,9% пациентов, 15,2% пациентов соответственно.
В 2021 году были опубликованы результаты исследования, которые свидетельствуют о том, что применение кожуха снижает у пациентов риск развития инфекционных осложнений, лихорадки и сепсиса в послеоперационном периоде. Всего в исследование были включены 182 пациента. В группе, где применяли мочеточниковый кожух, инфекционные осложнения были встречены в 16,3% случаев, лихорадка — в 15,2% случаях, сепсис — в 2,2% случаях. В группе пациентов, где не применяли мочеточниковый кожух, инфекционные осложнения встречались в 37,1% случаев, лихорадка — в 32,6% случаев, сепсис — в 8,9% случаев [47].
Болевой синдром
Что касается возникновения и интенсивности болевого синдрома в послеоперационном периоде у пациентов, перенёсших вмешательства на верхних мочевыводящих путях с использованием мочеточникового кожуха, — также достаточно противоречивых мнений.
S.R. Hawken et al. в 2021 году опубликовали данные исследования, в которое были включены 13 143 пациента. Авторы выявили факторы риска, влияющие на назначение опиодных анальгетиков в послеоперационном периоде. Согласно заключению авторов, болевой синдром был более выражен у пациентов мужского пола, молодого возраста, у пациентов, у которых отсутствовал стент в предоперационном периоде, а также у пациентов, у которых применяли мочеточниковой кожух во время операции [48]. Однако есть исследования с небольшой выборкой пациентов, которые не выявили разницы в возникновении и интенсивности болевого синдрома у пациентов без и с использованием мочеточникового кожуха [11][49].
Заключение
Анализируя вышеизложенные данные, можно сделать следующие выводы:
- До сих пор нет достоверных данных, которые свидетельствовали бы о том, что применение кожуха снижает длительность оперативного вмешательства.
- Наличие кожуха во время РИРХ не влияет на уровень stone free rate.
- Для минимизации ишемии стенки мочеточника и снижения риска травматизации стенки мочеточника необходимо использовать кожухи, размеры которых не превышают 12 / 14 Fr.
- Для снижения степени травматизации мочеточника, а также повышения уровня успеха установки последнего необходима пассивная дилатация мочеточника в виде предварительного стентирования или назначения альфа-адреноблокаторов минимум за 5 дней до установки кожуха.
- Использование кожуха во время РИРХ приводит к снижению внутрипочечного давления, тем самым снижается риск развития инфекционных осложнений, в том числе и сепсиса.
Список литературы
1. EAU Guidelines. Edn. presented at the EAU Annual Congress Paris 2024
2. Клинические рекомендации «Мочекаменная болезнь» МЗ РФ, 2024
3. Takayasu H, Aso Y. Recent development for pyeloureteroscopy: guide tube method for its introduction into the ureter. J Urol. 1974;112(2):176-178. DOI: 10.1016/s0022-5347(17)59675-5
4. Al-Qahtani SM, Letendre J, Thomas A, Natalin R, Saussez T, Traxer O. Which ureteral access sheath is compatible with your flexible ureteroscope? J Endourol. 2014;28(3):286-290. DOI: 10.1089/end.2013.0375
5. Monga M, Gawlik A, Durfee W. Systematic evaluation of ureteral access sheaths. Urology. 2004;63(5):834-836. DOI: 10.1016/j.urology.2003.12.025
6. Gur U, Holland R, Lask DM, Livne PM, Lifshitz DA. Expanding use of ureteral access sheath for stones larger than access sheath’s internal diameter. Urology. 2007;69(1):170-172. DOI: 10.1016/j.urology.2006.09.049
7. Chen Y, Li C, Gao L, Lin L, Zheng L, Ke L, Chen J, Kuang R. Novel Flexible Vacuum-Assisted Ureteral Access Sheath Can Actively Control Intrarenal Pressure and Obtain a Complete Stone-Free Status. J Endourol. 2022;36(9):1143-1148. DOI: 10.1089/end.2022.0004
8. Chen Y, Zheng L, Lin L, Li C, Gao L, Ke L, Kuang R, Chen J. A novel flexible vacuum-assisted ureteric access sheath in retrograde intrarenal surgery. BJU Int. 2022;130(5):586-588. DOI: 10.1111/bju.15873
9. Kourambas J, Byrne RR, Preminger GM. Does a ureteral access sheath facilitate ureteroscopy? J Urol. 2001;165(3):789-793. PMID: 11176469.
10. Traxer O, Wendt-Nordahl G, Sodha H, Rassweiler J, Meretyk S, Tefekli A, Coz F, de la Rosette JJ. Differences in renal stone treatment and outcomes for patients treated either with or without the support of a ureteral access sheath: The Clinical Research Office of the Endourological Society Ureteroscopy Global Study. World J Urol. 2015;33(12):2137-2144. DOI: 10.1007/s00345-015-1582-8
11. Damar E, Senocak C, Ozbek R, Haberal HB, Sadioglu FE, Yordam M, Bozkurt OF. Does ureteral access sheath affect the outcomes of retrograde intrarenal surgery: a prospective study. Minim Invasive Ther Allied Technol. 2022;31(5):777-781. DOI: 10.1080/13645706.2021.1941117
12. Yitgin Y, Yitgin E, Verep S, Gasimov K, Tefik T, Karakose A. Is Access Sheath Essential for Safety and Effective Retrograde Intrarenal Stone Surgery? J Coll Physicians Surg Pak. 2021;31(10):1202-1206. DOI: 10.29271/jcpsp.2021.10.1202
13. Pardalidis NP, Papatsoris AG, Kapotis CG, Kosmaoglou EV. Treatment of impacted lower third ureteral stones with the use of the ureteral access sheath. Urol Res. 2006;34(3):211-214. DOI: 10.1007/s00240-006-0044-6
14. Berquet G, Prunel P, Verhoest G, Mathieu R, Bensalah K. The use of a ureteral access sheath does not improve stone-free rate after ureteroscopy for upper urinary tract stones. World J Urol. 2014;32(1):229-232. DOI: 10.1007/s00345-013-1181-5
15. Thomsen HS. Pyelorenal backflow. Clinical and experimental investigations. Radiologic, nuclear, medical and pathoanatomic studies. Dan Med Bull. 1984;31(6):438-457. PMID: 6394220.
16. Rehman J, Monga M, Landman J, Lee DI, Felfela T, Conradie MC, Srinivas R, Sundaram CP, Clayman RV. Characterization of intrapelvic pressure during ureteropyeloscopy with ureteral access sheaths. Urology. 2003;61(4):713-718. DOI: 10.1016/s0090-4295(02)02440-8
17. Jung H, Osther PJ. Intraluminal pressure profiles during flexible ureterorenoscopy. Springerplus. 2015;4:373. DOI: 10.1186/s40064-015-1114-4
18. Schwalb DM, Eshghi M, Davidian M, Franco I. Morphological and physiological changes in the urinary tract associated with ureteral dilation and ureteropyeloscopy: an experimental study. J Urol. 1993;149(6):1576-185. DOI: 10.1016/s0022-5347(17)36456-x
19. Auge BK, Pietrow PK, Lallas CD, Raj GV, Santa-Cruz RW, Preminger GM. Ureteral access sheath provides protection against elevated renal pressures during routine flexible ureteroscopic stone manipulation. J Endourol. 2004;18(1):33-36. DOI: 10.1089/089277904322836631
20. Fang L, Xie G, Zheng Z, Liu W, Zhu J, Huang T, Lu Y, Cheng Y. The Effect of Ratio of Endoscope-Sheath Diameter on Intrapelvic Pressure During Flexible Ureteroscopic Lasertripsy. J Endourol. 2019;33(2):132-139. DOI: 10.1089/end.2018.0774
21. MacCraith E, Yap LC, Elamin M, Patterson K, Brady CM, Hennessey DB. Evaluation of the Impact of Ureteroscope, Access Sheath, and Irrigation System Selection on Intrarenal Pressures in a Porcine Kidney Model. J Endourol. 2021;35(4):512-517. DOI: 10.1089/end.2020.0838
22. Sener TE, Tanidir Y, Bin Hamri S, Sever IH, Ozdemir B, Al-Humam A, Traxer O. Effects of flexible ureteroscopy on renal blood flow: a prospective evaluation. Scand J Urol. 2018;52(3):213-218. DOI: 10.1080/21681805.2018.1437770
23. L’esperance JO, Ekeruo WO, Scales CD Jr, Marguet CG, Springhart WP, Maloney ME, Albala DM, Preminger GM. Effect of ureteral access sheath on stone-free rates in patients undergoing ureteroscopic management of renal calculi. Urology. 2005;66(2):252-255. DOI: 10.1016/j.urology.2005.03.019
24. Lallas CD, Auge BK, Raj GV, Santa-Cruz R, Madden JF, Preminger GM. Laser Doppler flowmetric determination of ureteral blood flow after ureteral access sheath placement. J Endourol. 2002;16(8):583-590. DOI: 10.1089/089277902320913288
25. Traxer O, Thomas A. Prospective evaluation and classification of ureteral wall injuries resulting from insertion of a ureteral access sheath during retrograde intrarenal surgery. J Urol. 2013;189(2):580-584. DOI: 10.1016/j.juro.2012.08.197
26. Schoenthaler M, Buchholz N, Farin E, Ather H, Bach C, Bach T, Denstedt JD, Fritsche HM, Grasso M, Hakenberg OW, Herwig R, Knoll T, Kuehhas FE, Liatsikos E, Liske P, Marberger M, Osther PJ, Santos JM, Sarica K, Seitz C, Straub M, Traxer O, Trinchieri A, Turney B, Miernik A. The Post-Ureteroscopic Lesion Scale (PULS): a multicenter video-based evaluation of inter-rater reliability. World J Urol. 2014;32(4):1033-1040. DOI: 10.1007/s00345-013-1185-1
27. Guzelburc V, Guven S, Boz MY, Erkurt B, Soytas M, Altay B, Albayrak S. Intraoperative Evaluation of Ureteral Access Sheath-Related Injuries Using Post-Ureteroscopic Lesion Scale. J Laparoendosc Adv Surg Tech A. 2016;26(1):23-26. DOI: 10.1089/lap.2015.0294
28. Miernik A, Wilhelm K, Ardelt PU, Adams F, Kuehhas FE, Schoenthaler M. Standardized flexible ureteroscopic technique to improve stone-free rates. Urology. 2012;80(6):1198-1202. DOI: 10.1016/j.urology.2012.08.042.
29. Barbour ML, Raman JD. Incidence and Predictors for Ipsilateral Hydronephrosis Following Ureteroscopic Lithotripsy. Urology. 2015;86(3):465-471. DOI: 10.1016/j.urology.2015.06.016
30. Baş O, Tuygun C, Dede O, Sarı S, Çakıcı MÇ, Öztürk U, Göktuğ G, İmamoğlu A. Factors affecting complication rates of retrograde flexible ureterorenoscopy: analysis of 1571 procedures-a single-center experience. World J Urol. 2017;35(5):819-826. DOI: 10.1007/s00345-016-1930-3
31. Law YXT, Teoh JYC, Castellani D, Lim EJ, Chan EOT, Wroclawski M, Pirola GM, Giulioni C, Rubilotta E, Gubbioti M, Scarcella S, Chew BH, Traxer O, Somani BK, Gauhar V. Role of pre-operative ureteral stent on outcomes of retrograde intra-renal surgery (RIRS): systematic review and meta-analysis of 3831 patients and comparison of Asian and non-Asian cohorts. World J Urol. 2022;40(6):1377-1389. DOI: 10.1007/s00345-022-03935-2
32. Mahajan PM, Padhye AS, Bhave AA, Sovani YB, Kshirsagar YB, Bapat SS. Is stenting required before retrograde intrarenal surgery with access sheath. Indian J Urol. 2009;25(3):326-328. DOI: 10.4103/0970-1591.56185
33. Chang X, Wang Y, Li J, Han Z. Prestenting Versus Nonprestenting on the Outcomes of Flexible Ureteroscopy for Large Upper Urinary Stones: A Systematic Review and Meta-Analysis. Urol Int. 2021;105(7-8):560-567. DOI: 10.1159/000506652
34. Geavlete P, Mulţescu R, Geavlete B. Re: Application of Suctioning Ureteral Access Sheath During Flexible Ureteroscopy for Renal Stones Decreases the Risk of Postoperative Systemic Inflammatory Response Syndrome. Eur Urol. 2024;85(1):94. DOI: 10.1016/j.eururo.2023.08.020
35. Elbir F, Başıbüyük İ, Topaktaş R, Kardaş S, Tosun M, Tepeler A, Armağan A. Flexible ureterorenoscopy results: Analysis of 279 cases. Turk J Urol. 2015;41(3):113-118. DOI: 10.5152/tud.2015.81488
36. Yuruk E, Binbay M, Ozgor F, Erbin A, Berberoglu Y, Muslumanoglu AY. Flexible ureterorenoscopy is safe and efficient for the treatment of kidney stones in patients with chronic kidney disease. Urology. 2014;84(6):1279-1284. DOI: 10.1016/j.urology.2014.07.038
37. Schoenthaler M, Wilhelm K, Katzenwadel A, Ardelt P, Wetterauer U, Traxer O, Miernik A. Retrograde intrarenal surgery in treatment of nephrolithiasis: is a 100% stone-free rate achievable? J Endourol. 2012;26(5):489-493. DOI: 10.1089/end.2011.0405
38. Mogilevkin Y, Sofer M, Margel D, Greenstein A, Lifshitz D. Predicting an effective ureteral access sheath insertion: a bicenter prospective study. J Endourol. 2014;28(12):1414-1417. DOI: 10.1089/end.2014.0215
39. Viers BR, Viers LD, Hull NC, Hanson TJ, Mehta RA, Bergstralh EJ, Vrtiska TJ, Krambeck AE. The Difficult Ureter: Clinical and Radiographic Characteristics Associated With Upper Urinary Tract Access at the Time of Ureteroscopic Stone Treatment. Urology. 2015;86(5):878-884. DOI: 10.1016/j.urology.2015.08.007
40. Kuntz NJ, Neisius A, Tsivian M, Ghaffar M, Patel N, Ferrandino MN, Sur RL, Preminger GM, Lipkin ME. Balloon Dilation of the Ureter: A Contemporary Review of Outcomes and Complications. J Urol. 2015;194(2):413-417. DOI: 10.1016/j.juro.2015.02.2917
41. Jacquemet B, Martin L, Pastori J, Bailly V, Guichard G, Bernardini S, Chabannes E, Bittard H, Kleinclauss F. Comparison of the efficacy and morbidity of flexible ureterorenoscopy for lower pole stones compared with other renal locations. J Endourol. 2014;28(10):1183-1187. DOI: 10.1089/end.2014.0286
42. Ulvik Ø, Rennesund K, Gjengstø P, Wentzel-Larsen T, Ulvik NM. Ureteroscopy with and without safety guide wire: should the safety wire still be mandatory? J Endourol. 2013;27(10):1197-1202. DOI: 10.1089/end.2013.0248
43. Koo KC, Yoon JH, Park NC, Lee HS, Ahn HK, Lee KS, Kim DK, Cho KS, Chung BH, Hong CH. The Impact of Preoperative α-Adrenergic Antagonists on Ureteral Access Sheath Insertion Force and the Upper Limit of Force Required to Avoid Ureteral Mucosal Injury: A Randomized Controlled Study. J Urol. 2018;199(6):1622-1630. DOI: 10.1016/j.juro.2017.09.173
44. Erturhan S, Bayrak Ö, Şen H, Yılmaz AE, Seçkiner İ. Can alpha blockers facilitate the placement of ureteral access sheaths in retrograde intrarenal surgery? Turk J Urol. 2019;45(2):108-112. DOI: 10.5152/tud.2019.63373
45. Köprü B, Ebiloğlu T, Kaya E, Zor M, Bedir S, Topuz B, Sarikaya S, Ergin G, Yalçin S. Does preoperative use of silodosin affect the stages of F-URS procedure? Arch Esp Urol. 2020;73(1):47-53. (In English, Spanish). PMID: 31950923
46. Kim JK, Choi CI, Lee SH, Han JH, Shim YS, Choo MS; Young Endourological Study group. Silodosin for Prevention of Ureteral Injuries Resulting from Insertion of a Ureteral Access Sheath: A Randomized Controlled Trial. Eur Urol Focus. 2022;8(2):572-579. DOI: 10.1016/j.euf.2021.03.009
47. Bozzini G, Bevilacqua L, Besana U, Calori A, Pastore A, Romero Otero J, Macchi A, Broggini P, Breda A, Gozen A, Inzillo R, Puliatti S, Sighinolfi MC, Rocco B, Liatsikos E, Muller A, Buizza C. Ureteral access sheath-related injuries vs. post-operative infections. Is sheath insertion always needed? A prospective randomized study to understand the lights and shadows of this practice. Actas Urol Esp (Engl Ed). 2021:S0210-4806(21)00125-X. (In English, Spanish). DOI: 10.1016/j.acuro.2020.11.010. Epub ahead of print.
48. Hawken SR, Hiller SC, Daignault-Newton S, Ghani KR, Hollingsworth JM, Conrado B, Maitland C, Wenzler DL, Ludlow JK, Ambani SN, Brummett CM, Dauw CA; Michigan Urological Surgery Improvement Collaborative. Opioid-Free Discharge is Not Associated With Increased Unplanned Healthcare Encounters After Ureteroscopy: Results From a Statewide Quality Improvement Collaborative. Urology. 2021;158:57-65. DOI: 10.1016/j.urology.2021.07.037
49. Oğuz U, Şahin T, Şenocak Ç, Özyuvalı E, Bozkurt ÖF, Reşorlu B, Ünsal A. Factors associated with postoperative pain after retrograde intrarenal surgery for kidney stones. Turk J Urol. 2017;43(3):303-308. DOI: 10.5152/tud.2017.58997
Об авторах
С. В. ПоповРоссия
Сергей Валерьевич Попов — д-р мед. наук.
Санкт-Петербург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
И. Н. Орлов
Россия
Игорь Николаевич Орлов — канд. мед. наук.
Санкт-Петербург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Д. А. Сытник
Россия
Дмитрий Анатольевич Сытник
Санкт-Петербург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Ю. А. Михеев
Россия
Юрий Александрович Михеев
Санкт-Петербург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Рецензия
Для цитирования:
Попов С.В., Орлов И.Н., Сытник Д.А., Михеев Ю.А. Использование мочеточникового кожуха во время ретроградной интраренальной хирургии. Вестник урологии. 2025;13(3):137-146. https://doi.org/10.21886/2308-6424-2025-13-3-137-146
For citation:
Popov S.V., Orlov I.N., Sytnik D.A., Mikheev Yu.A. Use of a ureteral sheath during retrograde intrarenal surgery. Urology Herald. 2025;13(3):137-146. (In Russ.) https://doi.org/10.21886/2308-6424-2025-13-3-137-146













































